Beschreibung
Die chronische Nierenerkrankung (CKD) ist eine schwächende Erkrankung, die durch einen allmählichen Verlust der Nierenfunktion gekennzeichnet ist. Im Anfangsstadium sind die Symptome möglicherweise noch nicht sichtbar, doch mit fortschreitender Erkrankung können Müdigkeit, Schwellungen in den Beinen, Veränderungen der Urinausscheidung, Übelkeit und Konzentrationsschwierigkeiten auftreten. CKD kann sich in verschiedenen Formen manifestieren, darunter diabetische Nephropathie, hypertensive Nephrosklerose, Glomerulonephritis und polyzystische Nierenerkrankungen.
CKD ist ein weit verbreitetes Gesundheitsproblem, von dem weltweit Millionen von Menschen betroffen sind. Die Prävalenz von CKD variiert je nach Bevölkerungsgruppe, wobei bestimmte Bevölkerungsgruppen, wie ältere Erwachsene und Menschen mit Begleiterkrankungen wie Diabetes und Bluthochdruck, ein höheres Risiko aufweisen. Die Geschichte der CKD reicht Jahrhunderte zurück, da bereits in alten medizinischen Texten Hinweise auf Nierenkrankheiten zu finden sind. Im Laufe der Zeit haben Fortschritte in der Medizin und in der Behandlung die Ergebnisse für CKD-Patienten verbessert, aber die Krankheit ist nach wie vor ein großes Problem für die öffentliche Gesundheit.
Die Komplikationen von CKD können schwerwiegend und lebensbedrohlich sein. Dazu gehören Nierenversagen, Herz-Kreislauf-Erkrankungen, Anämie, Knochenerkrankungen und Elektrolytstörungen. Darüber hinaus besteht bei Menschen mit CKD ein erhöhtes Risiko für akute Nierenschäden, Infektionen und kognitive Beeinträchtigungen. Die frühzeitige Erkennung und Behandlung von CKD ist wichtig, um Komplikationen zu vermeiden und die Nierenfunktion zu erhalten.
Die Diagnose von CKD umfasst Blut- und Urintests zur Beurteilung der Nierenfunktion, bildgebende Untersuchungen wie Ultraschall oder CT-Scans zur Beurteilung der Nierenstruktur und in einigen Fällen eine Nierenbiopsie zur Ermittlung der zugrunde liegenden Ursache der Krankheit. Die Behandlung zielt darauf ab, das Fortschreiten der Krankheit zu verlangsamen, Komplikationen in den Griff zu bekommen und die Nierenfunktion durch Änderungen der Lebensweise, Medikamente, Dialyse oder eine Nierentransplantation zu erhalten. Zu den Änderungen der Lebensweise gehören eine nierenfreundliche Ernährung, die Kontrolle des Blutdrucks und des Blutzuckerspiegels, die Aufgabe des Rauchens und regelmäßiger Sport.
Die Ursachen für CKD können unterschiedlich sein, umfassen aber häufig Grunderkrankungen wie Diabetes, Bluthochdruck, Glomerulonephritis und polyzystische Nierenerkrankungen. Zu den Risikofaktoren für CKD gehören Alter, familiäre Vorbelastung, Fettleibigkeit, Rauchen und bestimmte Medikamente. Präventionsstrategien konzentrieren sich auf die Kontrolle der Risikofaktoren, die Behandlung der zugrunde liegenden Gesundheitszustände und eine gesunde Lebensweise. Früherkennung und -intervention sind entscheidend, um das Fortschreiten der CKD zu verhindern und das Risiko von Komplikationen zu verringern.
Die Biologie dahinter
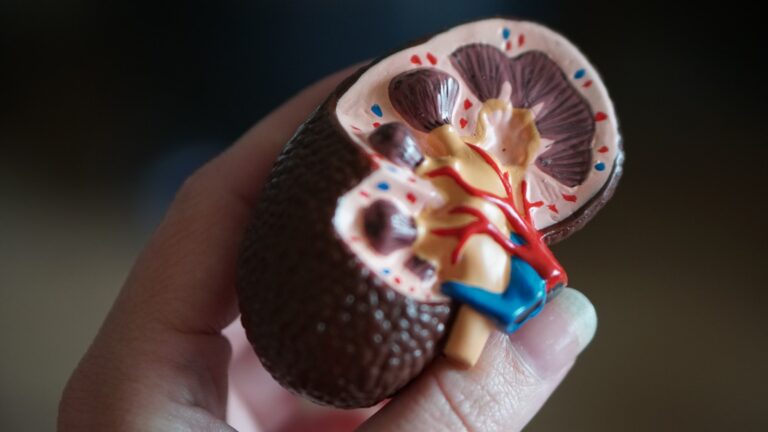
Die chronische Nierenerkrankung (CKD) betrifft die Nieren, hoch entwickelte Organe, die für die Aufrechterhaltung des inneren Milieus des Körpers entscheidend sind. Diese bohnenförmigen Organe filtern Abfallprodukte, überschüssige Flüssigkeit und Giftstoffe aus dem Blutkreislauf und scheiden sie mit dem Urin aus dem Körper aus. In den Nieren sorgen Millionen von winzigen Strukturen, die Nephrone genannt werden, für diesen wichtigen Filtrationsprozess. Jedes Nephron besteht aus einem Glomerulus, in dem das Blut zunächst gefiltert wird, und einem Tubulus, der die gefilterte Flüssigkeit verarbeitet, bevor sie als Urin ausgeschieden wird. Neben der Abfallbeseitigung regulieren die Nieren den Elektrolythaushalt, kontrollieren den Blutdruck und produzieren Hormone, die für die Produktion roter Blutkörperchen und die Knochengesundheit wichtig sind.
Bei CKD beeinträchtigt die allmähliche und fortschreitende Verschlechterung der Nierenfunktion diese lebenswichtigen Funktionen. Die Schädigung der Nephrone behindert die Fähigkeit der Nieren, Abfallstoffe zu filtern und das Elektrolytgleichgewicht aufrechtzuerhalten, was dazu führt, dass schädliche Substanzen im Blutkreislauf zurückgehalten werden. Wenn die Nierenfunktion nachlässt, führt die Ansammlung von Toxinen und Stoffwechselabfallprodukten zu Urämie, einem Zustand, der durch erhöhte Werte von Harnstoff und anderen stickstoffhaltigen Abfallverbindungen im Blut gekennzeichnet ist. Darüber hinaus kann es zu einem Elektrolyt-Ungleichgewicht kommen, z. B. zu einem hohen Kaliumspiegel (Hyperkaliämie) oder einem niedrigen Kalziumspiegel (Hypokalzämie), was die Nerven- und Muskelfunktion stört und möglicherweise zu lebensbedrohlichen Komplikationen wie Herzrhythmusstörungen oder Krampfanfällen führt.
Darüber hinaus beeinträchtigt die CKD die endokrinen Funktionen der Nieren, was zu einem hormonellen Ungleichgewicht mit systemischen Auswirkungen führt. Eine verminderte Produktion von Erythropoietin, einem Hormon, das die Produktion roter Blutkörperchen im Knochenmark anregt, kann zu Anämie führen, die durch eine verminderte Sauerstofftransportkapazität des Blutes und Müdigkeit gekennzeichnet ist. Darüber hinaus wird durch die gestörte Aktivierung von Vitamin D durch die Nieren der Kalzium- und Phosphorstoffwechsel gestört, was zu Knochenerkrankungen beiträgt und das Risiko von Knochenbrüchen erhöht. Mit fortschreitender CKD können diese systemischen Komplikationen die Gesundheit und Lebensqualität der Patienten erheblich beeinträchtigen, was die Bedeutung einer frühzeitigen Erkennung und Intervention bei der Behandlung dieser chronischen Erkrankung unterstreicht.
Arten und Symptome
Die chronische Nierenerkrankung (CKD) ist eine fortschreitende Erkrankung, die durch einen allmählichen Verlust der Nierenfunktion gekennzeichnet ist. In diesem Abschnitt befassen wir uns mit den Symptomen und Komplikationen, die mit CKD einhergehen, wobei wir uns auf die häufigste Form von CKD und ihre klinischen Erscheinungsformen konzentrieren.
Symptome:
Die Symptome der CKD können je nach Stadium der Krankheit und dem Ausmaß der Nierenschädigung variieren. In den frühen Stadien kann die CKD asymptomatisch sein, d. h. es treten nur wenige oder gar keine Anzeichen auf. Je weiter die Krankheit jedoch fortschreitet, desto deutlicher können die Symptome werden. Zu den häufigen Symptomen von CKD gehören Müdigkeit, Schwäche, Schwellungen in den Beinen und Knöcheln (Ödeme), Kurzatmigkeit, Schlafstörungen, verminderter Appetit, Übelkeit und verändertes Wasserlassen. Die Patienten können auch unter Bluthochdruck, Juckreiz, Muskelkrämpfen und Anämie leiden. Diese Symptome können die Lebensqualität der Betroffenen erheblich beeinträchtigen und sich ohne angemessene Behandlung mit der Zeit verschlimmern.
Komplikationen:
CKD kann zu verschiedenen Komplikationen führen, die mehrere Organsysteme im Körper betreffen. Eine der wichtigsten Komplikationen von CKD sind Herz-Kreislauf-Erkrankungen wie Bluthochdruck, koronare Herzkrankheit, Herzversagen und Schlaganfall. CKD-Patienten haben ein erhöhtes Risiko, kardiovaskuläre Komplikationen zu entwickeln, und zwar aufgrund von Faktoren wie Flüssigkeitsüberlastung, Elektrolytungleichgewichten und Entzündungen. Darüber hinaus kann CKD Elektrolytanomalien wie Hyperkaliämie (erhöhter Kaliumspiegel), Hypokalzämie (niedriger Kalziumspiegel) und Hyperphosphatämie (erhöhter Phosphatspiegel) verursachen, die zu Muskelschwäche, Herzrhythmusstörungen und Knochenerkrankungen wie renaler Osteodystrophie führen können.
Darüber hinaus kann die CKD die Fähigkeit des Körpers beeinträchtigen, den Flüssigkeits- und Elektrolythaushalt zu regulieren, was zu Flüssigkeitsansammlungen, Ödemen und Bluthochdruck führt. Wenn die Nierenfunktion nachlässt, können sich Abfallprodukte und Giftstoffe im Blutkreislauf ansammeln, was zu Urämie und urämischen Symptomen wie Müdigkeit, Übelkeit, Erbrechen und Verwirrung führt. CKD wirkt sich auch auf das endokrine System aus und führt zu Anomalien in der Hormonproduktion und im Stoffwechsel. So kann die CKD beispielsweise das Gleichgewicht der Kalzium- und Phosphorhormone stören, was zu einer Demineralisierung der Knochen und einem erhöhten Frakturrisiko führt. Darüber hinaus besteht bei CKD-Patienten ein erhöhtes Risiko, eine metabolische Azidose zu entwickeln, die zu Muskelschwund, Wachstumsstörungen bei Kindern und Knochenerkrankungen führen kann.
Insgesamt können die Komplikationen der CKD die Gesundheit und Lebensqualität der Patienten erheblich beeinträchtigen, was die Bedeutung einer frühzeitigen Erkennung, Überwachung und Behandlung dieser Erkrankung unterstreicht.
Untersuchung und Diagnose
Die Diagnose einer chronischen Nierenerkrankung (CKD) erfordert eine umfassende Beurteilung der Krankengeschichte des Patienten, eine körperliche Untersuchung und Labortests. In diesem Abschnitt wird der diagnostische Ansatz bei CKD erörtert, einschließlich der klinischen Untersuchung und der Labortests sowie der bildgebenden Verfahren, die zur Beurteilung der Nierenfunktion und zur Identifizierung der zugrunde liegenden Ursachen von Nierenschäden eingesetzt werden.
Klinische Untersuchung:
Eine gründliche Anamnese ist für die Untersuchung von Patienten mit Verdacht auf CKD unerlässlich. Die Ärzte erkundigen sich nach Symptomen wie Müdigkeit, Ödemen, verändertem Urinierverhalten und Begleiterkrankungen wie Bluthochdruck, Diabetes und Herz-Kreislauf-Erkrankungen. Darüber hinaus helfen Informationen über die Einnahme von Medikamenten, eine familiäre Vorgeschichte von Nierenerkrankungen und die Exposition gegenüber nephrotoxischen Substanzen oder Risikofaktoren für CKD bei der Identifizierung potenziell mitwirkender Faktoren.
Die körperliche Untersuchung konzentriert sich auf die Feststellung von Anzeichen für Nierenschäden und Komplikationen der CKD. Das medizinische Personal untersucht den Blutdruck und achtet dabei auf Bluthochdruck, eine häufige Komplikation von CKD. Sie können auch auf Anzeichen einer Flüssigkeitsüberlastung, wie Ödeme, achten und den Bauch auf Nierenvergrößerung oder Druckempfindlichkeit untersuchen. Darüber hinaus kann die Untersuchung der Haut, der Augen und des neurologischen Zustands Anzeichen für eine Urämie und damit verbundene Komplikationen aufzeigen.
Labortests und Bildgebung:
Labortests spielen eine entscheidende Rolle bei der Diagnose von CKD und der Beurteilung der Nierenfunktion. Zu den relevanten Labortests gehören:
Serumkreatinin und geschätzte glomeruläre Filtrationsrate (eGFR): Die Serumkreatininwerte werden gemessen, um die Nierenfunktion anhand von Formeln wie der MDRD-Gleichung (Modification of Diet in Renal Disease) oder der CKD-EPI-Gleichung (Chronic Kidney Disease Epidemiology Collaboration) zu schätzen und die eGFR zu berechnen. Eine verringerte eGFR weist auf eine eingeschränkte Nierenfunktion hin und wird zur Einstufung des Schweregrads der CKD verwendet.
Urinuntersuchung: Bei der Urinanalyse werden Proteinurie, Hämaturie und Anomalien des Harnsediments festgestellt, die häufige Merkmale der CKD sind. Proteinurie, die mit dem Urintest oder dem Protein-Kreatinin-Verhältnis im Urin nachgewiesen wird, ist ein wichtiger Marker für Nierenschäden und das Fortschreiten der Krankheit.
Serum-Elektrolyte und Säure-Basen-Haushalt: Die Serum-Elektrolyte, einschließlich Kalium, Natrium, Kalzium und Phosphat, werden gemessen, um die bei CKD häufig auftretenden Elektrolyt-Ungleichgewichte zu beurteilen. Darüber hinaus hilft die Bestimmung des Serumbikarbonatspiegels bei der Diagnose der metabolischen Azidose, einer Komplikation der fortgeschrittenen CKD.
Vollständiges Blutbild (CBC): Das Blutbild dient der Feststellung von Anämie, einer häufigen Komplikation von CKD, die durch niedrige Hämoglobin- und Hämatokritwerte gekennzeichnet ist.
Bildgebende Untersuchungen können durchgeführt werden, um die Anatomie der Niere zu beurteilen, strukturelle Anomalien zu erkennen und die Ursachen der CKD zu identifizieren. Zu den relevanten bildgebenden Verfahren gehören:
Nieren-Ultraschall: Nierenultraschall ist ein nicht-invasives bildgebendes Verfahren zur Beurteilung von Größe, Form und Struktur der Niere und zur Erkennung von Anomalien wie Zysten, Tumoren oder Obstruktionen.
Nierenbiopsie: In ausgewählten Fällen kann eine Nierenbiopsie durchgeführt werden, um Gewebeproben für die histologische Untersuchung zu gewinnen und die Diagnose von CKD zu bestätigen, den Schweregrad der Erkrankung zu beurteilen und Behandlungsentscheidungen zu treffen.
Durch die Verknüpfung von klinischen Untersuchungsergebnissen mit Labortests und bildgebenden Untersuchungen können Gesundheitsdienstleister eine definitive Diagnose von CKD stellen, die zugrunde liegende Ursache und das Stadium der Erkrankung bestimmen und individuelle Behandlungspläne entwickeln, um das Fortschreiten der Krankheit zu verlangsamen und Komplikationen zu minimieren.
Therapie und Behandlungen
Die Behandlung der chronischen Nierenerkrankung (CKD) zielt darauf ab, das Fortschreiten der Krankheit zu verlangsamen, die Symptome zu lindern und Komplikationen zu verhindern. Ein multidisziplinärer Ansatz, an dem Gesundheitsdienstleister verschiedener Fachrichtungen beteiligt sind, darunter Nephrologen, Diätassistenten, Apotheker und Sozialarbeiter, ist für die Optimierung der Patientenversorgung unerlässlich. Die Behandlungsstrategien für CKD umfassen Änderungen des Lebensstils, pharmakologische Interventionen und Nierenersatztherapien, die auf das individuelle Stadium der Nierenerkrankung und die zugrunde liegenden Begleiterkrankungen zugeschnitten sind.
Blutdruckkontrolle:
Bluthochdruck ist eine häufige Komplikation von CKD und ein wichtiger Risikofaktor für das Fortschreiten der Krankheit und kardiovaskuläre Ereignisse. Die Blutdruckkontrolle ist ein Eckpfeiler der CKD-Behandlung und umfasst Änderungen der Lebensweise und blutdrucksenkende Medikamente. Zu den Änderungen des Lebensstils gehören eine natriumarme Ernährung, Gewichtsabnahme, regelmäßige körperliche Betätigung und mäßiger Alkoholkonsum. Zu den pharmakologischen Maßnahmen gehören Angiotensin-Converting-Enzyme-Inhibitoren (ACEI) oder Angiotensin-Rezeptor-Blocker (ARB), die eine nierenschützende Wirkung haben und das Fortschreiten der CKD verlangsamen, indem sie den intraglomerulären Druck und die Proteinurie verringern.
Kontrolle des Blutzuckerspiegels: Bei Patienten mit CKD und Diabetes mellitus ist die Kontrolle des Blutzuckerspiegels entscheidend, um ein Fortschreiten der diabetischen Nephropathie zu verhindern und das Risiko kardiovaskulärer Komplikationen zu verringern. Eine strenge Blutzuckereinstellung, die durch Ernährungsumstellung, regelmäßige Überwachung des Blutzuckerspiegels und eine pharmakologische Therapie mit oralen Antidiabetika oder Insulin erreicht wird, trägt dazu bei, das Risiko von Nierenschäden zu verringern und das Fortschreiten der CKD zu verzögern.
Behandlung der Proteinurie: Die Proteinurie ist ein Kennzeichen der CKD und ein unabhängiger Prädiktor für das Fortschreiten der Krankheit und für ungünstige Ergebnisse. Die Behandlungsstrategien konzentrieren sich auf die Verringerung der Proteinausscheidung im Urin, um die Verschlechterung der Nierenfunktion zu verlangsamen und das kardiovaskuläre Risiko zu mindern. ACEIs und ARBs sind aufgrund ihrer renoprotektiven Wirkung und ihrer Fähigkeit, die Proteinurie zu reduzieren, die Mittel der ersten Wahl für die Behandlung der Proteinurie. Weitere pharmakologische Optionen sind Mineralokortikoidrezeptor-Antagonisten (MRA) und Natrium-Glukose-Cotransporter-2-Inhibitoren (SGLT-2), deren Wirksamkeit bei der Verringerung der Proteinurie und der Erhaltung der Nierenfunktion nachgewiesen ist.
Behandlung von Anämie: Anämie ist eine häufige Komplikation von CKD, die auf eine verminderte Erythropoetinproduktion und einen gestörten Eisenstoffwechsel zurückzuführen ist. Das Anämiemanagement zielt darauf ab, Symptome wie Müdigkeit zu lindern und die Lebensqualität zu verbessern, indem niedrige Hämoglobinwerte korrigiert werden. Zu den Behandlungsstrategien gehören Eisensupplementierung, Erythropoese-stimulierende Substanzen (ESA) zur Stimulierung der Produktion roter Blutkörperchen und in schweren Fällen Bluttransfusionen. Die ESA-Therapie sollte bei geeigneten Hämoglobinschwellenwerten eingeleitet und titriert werden, um die Zielhämoglobinwerte zu erreichen und gleichzeitig das Risiko kardiovaskulärer Ereignisse und thromboembolischer Komplikationen zu minimieren.
Behandlung von Mineralien- und Knochenstörungen (MBD): CKD-assoziierte Mineral- und Knochenstörungen (MBD) umfassen Anomalien des Kalzium-, Phosphat-, Parathormon- (PTH) und Vitamin-D-Stoffwechsels, die zur Demineralisierung der Knochen, Gefäßverkalkung und kardiovaskulären Morbidität führen. Zu den Behandlungsstrategien gehören die Einschränkung von Phosphat in der Nahrung, Phosphatbinder zur Senkung des Serumphosphatspiegels, Vitamin-D-Supplementierung zur Aufrechterhaltung des Kalzium-Phosphat-Gleichgewichts und Kalzimimetika zur Unterdrückung der PTH-Sekretion und zur Verbesserung der Knochenmineralisierung.
Verringerung des kardiovaskulären Risikos: Herz-Kreislauf-Erkrankungen sind die Hauptursache für Morbidität und Mortalität bei Patienten mit CKD. Zu den umfassenden Strategien zur Senkung des kardiovaskulären Risikos gehören eine lipidsenkende Therapie mit Statinen oder anderen Lipidsenkern zur Verringerung des atherosklerotischen kardiovaskulären Risikos, eine Thrombozytenaggregationshemmer-Therapie mit Aspirin oder P2Y12-Inhibitoren bei ausgewählten Patienten mit kardiovaskulären Ereignissen in der Vorgeschichte oder hohem kardiovaskulärem Risiko sowie Änderungen des Lebensstils wie Raucherentwöhnung, gesunde Ernährung und regelmäßige Bewegung.
Nierenersatztherapien: In fortgeschrittenen CKD-Stadien (z. B. CKD-Stadium 4 oder 5), wenn die Nierenfunktion auf weniger als 15 % der normalen Kapazität abnimmt, können Nierenersatztherapien wie Hämodialyse, Peritonealdialyse oder Nierentransplantation notwendig sein, um das Leben zu erhalten. Bei der Hämodialyse werden Abfallprodukte und überschüssige Flüssigkeit mithilfe einer künstlichen Niere aus dem Blut entfernt, während bei der Peritonealdialyse die Bauchfellmembran als Filter verwendet wird. Eine Nierentransplantation bietet die besten Langzeitergebnisse und die beste Lebensqualität für geeignete Kandidaten und ist mit einer verbesserten Überlebensrate im Vergleich zur Dialyse verbunden.
Symptommanagement und unterstützende Pflege: Bei CKD-Patienten können verschiedene Symptome und Komplikationen auftreten, darunter Müdigkeit, Juckreiz, Muskelkrämpfe und Schlafstörungen, die die Lebensqualität beeinträchtigen. Die Strategien zur Symptombehandlung konzentrieren sich auf die individuellen Bedürfnisse der Patienten und die Bereitstellung unterstützender Pflege, einschließlich Schmerzbehandlung, Ernährungsberatung, psychologischer Unterstützung und Palliativpflege für Überlegungen am Lebensende. Multidisziplinäre Pflegeteams arbeiten zusammen, um die Symptomkontrolle zu optimieren und das Wohlbefinden der Patienten während des gesamten Krankheitsverlaufs zu verbessern.
Ursachen und Risikofaktoren
Chronische Nierenerkrankungen (CKD) können verschiedene direkte Ursachen haben, darunter Bluthochdruck, Diabetes mellitus, Glomerulonephritis, polyzystische Nierenerkrankungen und obstruktive Uropathie.
Ursachen:
Bluthochdruck und Diabetes mellitus sind weltweit die häufigsten Ursachen für CKD. Bei der hypertensiven Nephropathie führt eine anhaltende Erhöhung des Blutdrucks zu glomerulärer Hypertension, Hyperfiltration und fortschreitender Nierenschädigung, die zu Glomerulosklerose und tubulointerstitieller Fibrose führt. In ähnlicher Weise führt bei der diabetischen Nephropathie eine anhaltende Hyperglykämie zu einer Dysfunktion des Endothels, einer Ausdehnung des Mesangiums und einer Schädigung der Podozyten, was zur Entwicklung von Albuminurie, Glomerulosklerose und einer fortschreitenden Abnahme der Nierenfunktion führt.
Die Glomerulonephritis, die durch eine Entzündung und immunvermittelte Schädigung der Glomeruli gekennzeichnet ist, kann verschiedene Ursachen haben, darunter Autoimmunerkrankungen, Infektionen und systemische Störungen. Die polyzystische Nierenerkrankung, eine Erbkrankheit, die durch die Bildung von mit Flüssigkeit gefüllten Zysten in den Nieren gekennzeichnet ist, kann zu einer fortschreitenden Nierenvergrößerung, Zystenwachstum und Fibrose führen, was letztlich die Nierenfunktion beeinträchtigt. Obstruktive Uropathie, die durch eine mechanische Obstruktion der Harnwege verursacht wird, kann durch Erkrankungen wie Nierensteine, Tumore oder angeborene Anomalien entstehen und zu Harnstau, Hydronephrose und Nierenparenchymschäden führen.
Modifizierbare Risikofaktoren:
Bluthochdruck: Erhöhter Blutdruck trägt zu glomerulärer Hypertonie und Nierenschädigung bei.
Diabetes mellitus: Eine lang anhaltende Hyperglykämie führt zu einer endothelialen Dysfunktion und einer Schädigung der Podozyten.
Adipositas: Übermäßiges Körpergewicht erhöht das Risiko von Stoffwechselanomalien und systemischen Entzündungen.
Rauchen: Tabakkonsum fördert oxidativen Stress und endotheliale Dysfunktion.
Ungesunde Ernährung: Ein hoher Konsum von Salz, verarbeiteten Lebensmitteln und gesättigten Fetten trägt zu Stoffwechselstörungen bei.
Körperliche Inaktivität: Bewegungsmangel wird mit Fettleibigkeit und dem metabolischen Syndrom in Verbindung gebracht.
Übermäßiger Alkoholkonsum: Starker Alkoholkonsum kann zu Bluthochdruck und Lebererkrankungen führen.
Nicht modifizierbare Risikofaktoren:
Alter: Das Risiko einer CKD steigt mit zunehmendem Alter.
Genetik: Eine familiäre Vorbelastung mit Nierenerkrankungen kann das Risiko für CKD erhöhen.
Ethnische Zugehörigkeit: Bestimmte ethnische Gruppen haben ein höheres Risiko, an CKD zu erkranken.
Grundlegende medizinische Bedingungen: Autoimmunerkrankungen und angeborene Nierenstörungen erhöhen die Anfälligkeit für CKD.
Es ist wichtig, darauf hinzuweisen, dass die Behandlung veränderbarer Risikofaktoren durch Änderungen des Lebensstils und medizinische Eingriffe für die Vorbeugung und Behandlung von CKD unerlässlich ist, dass aber das Vorhandensein von Risikofaktoren keine Garantie für die Entwicklung der Krankheit ist und umgekehrt. Die individuelle Anfälligkeit für CKD wird durch ein komplexes Zusammenspiel von genetischen, Umwelt- und Lebensstilfaktoren beeinflusst, was die Notwendigkeit einer personalisierten Risikobewertung und umfassender Präventionsstrategien unterstreicht, die auf die individuellen Patientenmerkmale und Risikoprofile zugeschnitten sind.
Krankheitsverlauf und Prognose
Die chronische Nierenerkrankung (CKD) ist eine fortschreitende Erkrankung, die durch den allmählichen Verlust der Nierenfunktion im Laufe der Zeit gekennzeichnet ist und zu Komplikationen wie Herz-Kreislauf-Erkrankungen, Anämie und Elektrolytungleichgewichten führt. Das Verständnis des Verlaufs der CKD und ihrer Prognose ist entscheidend für eine wirksame Behandlung und Intervention.
Krankheitsverlauf:
Die CKD schreitet langsam in mehreren Stadien voran, die jeweils durch eine abnehmende Nierenfunktion und eine zunehmende Schwere der Symptome gekennzeichnet sind. Sie entwickelt sich typischerweise schleichend, oft über Jahre oder sogar Jahrzehnte, was eine Früherkennung schwierig macht. In den Anfangsstadien haben Menschen mit CKD möglicherweise nur wenige oder gar keine Symptome, und die Krankheit wird möglicherweise nur durch Routinelaboruntersuchungen erkannt.
Der Verlauf der CKD wird anhand der geschätzten glomerulären Filtrationsrate (eGFR) in fünf Stadien eingeteilt, die von Stadium 1 (leichte Nierenschäden mit normaler oder hoher eGFR) bis zu Stadium 5 (dialyse- oder transplantationspflichtiges Nierenversagen) reichen. Mit fortschreitender CKD können sich die Symptome wie Müdigkeit, Flüssigkeitsretention, Elektrolytstörungen, Bluthochdruck, Anämie und Knochenmineralstörungen verschlimmern.
Auch Komplikationen wie Herz-Kreislauf-Erkrankungen, das urämische Syndrom und Stoffwechselanomalien können bei nachlassender Nierenfunktion auftreten. Die Geschwindigkeit des Fortschreitens ist von Person zu Person unterschiedlich und kann von Faktoren wie den zugrunde liegenden Ursachen, Begleiterkrankungen und der Einhaltung der medizinischen Behandlung beeinflusst werden.
Prognose:
Die Prognose der CKD hängt von verschiedenen Faktoren ab, darunter das Stadium der Erkrankung, die zugrunde liegende Ursache, das Vorliegen von Begleiterkrankungen und die Wirksamkeit der medizinischen Behandlung. Eine frühzeitige Erkennung und Behandlung kann das Fortschreiten der CKD verlangsamen und das Auftreten einer Nierenerkrankung im Endstadium (ESRD) hinauszögern. Sobald die CKD jedoch ein fortgeschrittenes Stadium erreicht hat, steigt das Risiko von Komplikationen und Sterblichkeit erheblich.
Menschen mit CKD Stadium 5, auch bekannt als ESRD, haben eine deutlich reduzierte Nierenfunktion und benötigen eine Nierenersatztherapie wie Dialyse oder Nierentransplantation, um ihre lebenserhaltenden Funktionen aufrechtzuerhalten. Trotz der Fortschritte in der medizinischen Behandlung und der Nierenersatztherapie ist die Prognose für Menschen mit ESRD nach wie vor verhalten, mit einer im Vergleich zur Allgemeinbevölkerung erhöhten Morbidität und Mortalität.
Die Prognose kann auch von Faktoren wie dem Alter, dem allgemeinen Gesundheitszustand, dem Zugang zu medizinischen Ressourcen und der Befolgung medizinischer Empfehlungen beeinflusst werden. Die frühzeitige Erkennung von CKD, ein umfassendes Management der Risikofaktoren und die rechtzeitige Einleitung geeigneter Maßnahmen sind entscheidend für die Verbesserung der Ergebnisse und die Optimierung der Lebensqualität von Menschen mit CKD.
Prävention
Die Vorbeugung von chronischen Nierenerkrankungen (CKD) ist entscheidend für den Erhalt der Nierenfunktion, die Verringerung des Risikos von Komplikationen und die Verbesserung der allgemeinen Gesundheit. Verschiedene Strategien können dazu beitragen, die Entwicklung oder das Fortschreiten von CKD zu verhindern. Der Schwerpunkt liegt dabei auf der Änderung der Lebensweise, der Früherkennung und dem Management von Risikofaktoren.
Modifikationen der Lebensweise:
Achten Sie auf eine gesunde Ernährung: Eine ausgewogene Ernährung, die wenig Natrium, gesättigte Fette und raffinierten Zucker enthält, dafür aber reich an Obst, Gemüse, Vollkornprodukten und mageren Proteinen ist, kann dazu beitragen, die allgemeine Gesundheit zu erhalten und Erkrankungen wie Bluthochdruck und Diabetes vorzubeugen, die zu den Hauptrisikofaktoren für CKD gehören.
Bleiben Sie hydriert: Ausreichend Wasser zu trinken hilft, die Nierenfunktion aufrechtzuerhalten und beugt Dehydrierung vor, die zu Nierenschäden beitragen kann.
Regelmäßige Bewegung: Regelmäßige körperliche Betätigung fördert die kardiovaskuläre Gesundheit, hilft bei der Kontrolle des Blutdrucks und des Blutzuckerspiegels und verringert das Risiko von Fettleibigkeit, die alle mit CKD in Verbindung gebracht werden.
Vermeiden Sie Tabak und übermäßigen Alkoholkonsum: Rauchen und übermäßiger Alkoholkonsum werden mit Nierenschäden und einer Verschlechterung der Nierenfunktion in Verbindung gebracht. Wenn Sie mit dem Rauchen aufhören und den Alkoholkonsum einschränken, können Sie einer CKD vorbeugen.
Frühzeitige Erkennung und Behandlung von Risikofaktoren:
Regelmäßige Vorsorgeuntersuchungen: Routineuntersuchungen, einschließlich Blutdruckmessung und Nierenfunktionstests, können frühe Anzeichen einer Nierenschädigung erkennen und ein rechtzeitiges Eingreifen ermöglichen.
Kontrolle des Blutdrucks: Hoher Blutdruck ist eine der Hauptursachen für CKD und kann die Nierenschädigung beschleunigen. Die regelmäßige Überwachung des Blutdrucks und die Einhaltung der verordneten Medikamente sowie die Änderung des Lebensstils können dazu beitragen, das Fortschreiten der CKD zu verhindern.
Diabetes in den Griff bekommen: Diabetes ist ein bedeutender Risikofaktor für CKD. Die Kontrolle des Blutzuckerspiegels mit Hilfe von Medikamenten, Ernährung und körperlicher Betätigung ist wichtig, um diabetische Nephropathie und CKD zu verhindern.
Überwachen Sie die Nierenfunktion: Personen mit Risikofaktoren für CKD, wie Diabetes oder Bluthochdruck, sollten sich regelmäßig Nierenfunktionstests unterziehen, um eine Verschlechterung der Nierenfunktion frühzeitig zu erkennen und eine angemessene Behandlung einzuleiten.
Medikamentenbehandlung: Bestimmte Medikamente wie nichtsteroidale Antirheumatika (NSAIDs) und einige Antibiotika können bei übermäßigem oder unangemessenem Gebrauch die Nieren schädigen. Die Konsultation von medizinischem Fachpersonal und die Einhaltung von Medikamentenrichtlinien können helfen, medikamentenbedingte Nierenschäden zu vermeiden.
Durch eine gesunde Lebensweise, die Behandlung von Grunderkrankungen und regelmäßige ärztliche Untersuchungen kann der Einzelne sein Risiko, eine chronische Nierenerkrankung zu entwickeln, erheblich verringern und seine allgemeine Gesundheit und sein Wohlbefinden verbessern.
Zusammenfassung
Die chronische Nierenerkrankung (CKD) ist eine fortschreitende Erkrankung, die durch eine nachlassende Nierenfunktion gekennzeichnet ist und zu Komplikationen wie Herz-Kreislauf-Erkrankungen und Anämie führt. Die Symptome sind unterschiedlich, können aber Müdigkeit, Schwellungen und Veränderungen der Urinausscheidung umfassen. Die Diagnose umfasst eine klinische Untersuchung, Labortests und bildgebende Untersuchungen. Die Behandlung zielt darauf ab, das Fortschreiten der Krankheit zu verlangsamen und die Symptome durch Änderungen des Lebensstils und Medikamente zu kontrollieren. Zu den Ursachen gehören Bluthochdruck, Diabetes und Fettleibigkeit, wobei sich die Präventionsstrategien auf die Kontrolle der Risikofaktoren und eine gesunde Lebensweise konzentrieren. Frühzeitige Erkennung und Intervention sind entscheidend für die Verbesserung der Ergebnisse. Die Prognose hängt von Faktoren wie dem Krankheitsstadium und der Befolgung der medizinischen Behandlung ab. Durch die Beherrschung veränderbarer Risikofaktoren und die Befolgung medizinischer Empfehlungen kann der Einzelne sein Risiko, an CKD zu erkranken, verringern und seine allgemeine Gesundheit verbessern.