Zunehmend kommen AID-(Automated Insulin Delivery)-Systeme für die automatisierte oder teilautomatisierte Insulindosierung bei der Behandlung von Typ-1-Diabetes zum Einsatz. Durch eine Pumpen- und Sensortechnologie, die mit Kontrollalgorithmen verbunden ist, können AID -Systeme dazu beitragen, eine stabile, normoglykämische Stoffwechsellage zu erreichen, das Risiko für akute schwere Stoffwechselentgleisungen zu verringern und das Glukosemanagement bei Typ-1-Diabetes erheblich zu verbessern.
Ein gutes Beispiel für ein teilautomatisiertes AID-System liefert das Forschungsprojekt «KidsApp» für Kinder bis zu sieben Jahren. Es füllt damit zugleich eine Behandlungslücke. Automatisierte Pumpen, die die Insulinabgabe bei Typ-1-Diabetes regulieren, waren bisher vor allem für ältere Kinder und Jugendliche verfügbar. Gleich mehrere europäische Studienzentren, darunter die Universität Cambridge, die Medizinischen Universitäten Innsbruck, Graz und Wien (A) haben daran mitgearbeitet. Das Closed-Loop-(AID)-System, das an 74 Kindern zwischen 1 und 7 Jahren getestet wurde, funktioniert über CamAPS FX, eine App, die an der Universität Cambridge entwickelt wurde, verbunden mit einem Glukosesensor zur kontinuierlichen Glukosemessung und einer Insulinpumpe wie eine künstliche Bauchspeicheldrüse. Anhand erfasster und vorhergesagter Glukosewerte wird die abgegebene Insulinmenge automatisch angepasst. Kleinkinder mit Typ-1-Diabetes haben häufig ausgeprägte Blutzuckerschwankungen und damit ein hohes Risiko für gefährlich niedrige Blutzuckerspiegel (Hypoglykämie), die zu Bewusstlosigkeit und Krampfanfällen führen können sowie auch für gefährlich hohe Blutzuckerspiegel (Hyperglykämie), welche die Gefahr für akute schwere Stoffwechselentgleisungen und für die Entwicklung einer diabetischen Ketoazidose erhöhen. Der Blutzucker der Kinder muss rund um die Uhr mehrfach gemessen werden. Damit die Anpassung des Glukose- und Insulinbedarfs sicher und lückenlos gelingt, wird den Kindern das Insulin zu den Mahlzeiten durch Betreuende verabreicht. In der übrigen Zeit sorgt der Algorithmus dafür, dass der programmierte Glukosezielwert (meist 100 mg/dl) erreicht wird und stabil bleibt. Die Familien werden damit deutlich entlastet.
Um Sicherheit und Wirksamkeit des hybriden AID-Systems zu überprüfen, wurde es im Rahmen einer Studie mit der sensorunterstützten Insulinpumpentherapie verglichen. Die teilnehmenden Kinder verwendeten zunächst über 16 Wochen das App-gesteuerte System und anschliessend 16 Wochen die herkömmliche sensorunterstützte Insulinpumpentherapie. Die Auswertung der Daten ergab, dass die Zeit im Glukose-Zielbereich (70–180 mg/dl) mit dem teilautomatisierten AID-System signifikant erhöht werden konnte. Die Glukosewerte der Kinder waren zusätzliche 125 Minuten pro Tag im Zielbereich. Dies hatte bei den vorab bereits gut eingestellten jungen Patienten und Patientinnen eine Senkung des HbA1c-Wertes um 0,7 Prozent zur Folge. Darüber hinaus konnte die Zeit mit erhöhten Blutzuckerwerten um 9 Prozentpunkte verringert werden. Die Verbesserung der Glukoseeinstellung erfolgte ohne eine Zunahme von Hypoglykämien.
AID-Systeme auf dem Weg in die Standardtherapie
Schätzungsweise werden in knapp 9 Jahren 50% der Patientinnen und Patienten mit Typ-1-Diabetes ein AID-System nutzen, in etwa 17 Jahren sogar 90%, erklärte Dr. Jens Kröger, Diabetologe aus Hamburg und Vorstandsvorsitzender diabetesDE – Deutsche Diabeteshilfe. Bereits sehr kleinen Kindern unter sieben Jahren könne durch Systeme wie CamAPS FX gut geholfen werden. Höher sei die Evidenz allerdings bei Erwachsenen sowie Kindern und Jugendlichen über sieben Jahren.

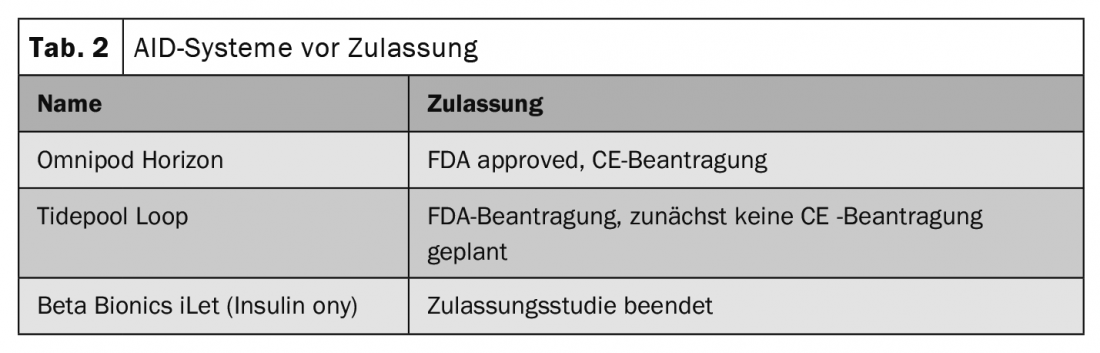
Grundsätzlich sollten AID-Systeme allen Patientinnen und Patienten mit Typ-1-Diabetes angeboten werden, insbesondere aber Menschen mit suboptimaler Glukoseeinstellung, problematischen Hypoglykämien und/oder signifikanter Glukosevariabilität und reduzierter Lebensqualität (Tab. 1). Die Systeme eigneten sich ausserdem für Menschen mit moderatem bis hohem für schwere Hypoglykämien und Hypoglykämie-Unawareness (Tab. 2).
Die einzelnen Systeme unterscheiden sich hinsichtlich ihrer Nutzungsdauer pro Sensor und der Art des Algorithmus. Nicht bei allen gibt es eine Korrekturbolusausgabe. AID-Systeme können die Prognose günstig beeinflussen, da sie bei den meisten Menschen mit Typ-1-Diabetes wirken, auch wenn damit noch keine Vorhersage zur Effizienz getroffen werden kann. Ausserdem gibt es keine deutlichen Unterschiede zwischen Personen mit optimaler/suboptimaler glykämischer Kontrolle hinsichtlich des Wirkens. Vorteilhaft für die Prognose sind jedoch eine kürzere Diabetesdauer und ein höherer Bildungsstand. Darüber hinaus hängt der Erfolg von der individualisierten Konfiguration und auch von der Betreuung der Patientinnen und Patienten ab.
AID-Systeme nicht ohne Schulung
Auf Seiten der Gesundheitsdienstleister sollten, so Kröger, eventuell vorhandene soziale und/oder rassistische Vorurteile im Hinblick auf individuelle, familiäre, psychologische Eigenschaften, die für einen effektiven Gebrauch von Aid-Systemen erforderlich sind, erkannt und überwunden werden. Nur so lasse sich ein fairer und gerechter Zugang zu AID-Systemen gewährleisten. Patientinnen und Patienten benötigen eine Vorschulung in allgemeinem Diabetes-Selbstmanagement, Basiswissen zu Insulinpumpen- und rtCGM-Therapie, eine individualisierte technische Einführung in das System und eine Nachbetreuung. Dies ist unter anderem deshalb wichtig, weil hinter Therapieabbrüchen häufig auch Schwierigkeiten im Umgang mit dem AID-System stehen. Dazu zählen, um nur einige zu nennen, Probleme beim Kalibrieren des Sensors, zu viele Alarmsignale, sich nächtliche Störungen durch das System, zu viel Zeitaufwand. Auch die Vorstellungen in Bezug auf den Erfolg der Therapie sind unterschiedlich. Das Prädikat «erfolgreich» könne sich auf einen TIR >70% beziehen, auf den HbA1cWert, auf das Vermeiden schwerer hypoglykämischer Ereignisse oder auch auf ein positives psychosoziales Funktionieren. Kröger zufolge sollte der Erfolg hier nicht allein durch klinische Parameter definiert werden.
Kongress: DDG 2022
CARDIOVASC 2022; 21(3): 28–29
Publikation
- CARDIOVASC




Comments are closed.