Die achtsamkeitsbasierte Therapie bei Angst und Depression hat sich in der letzten Dekade von einer Randstellung im therapeutischen Bereich zu einem anerkannten, empirisch fundierten Verfahren entwickelt. Neben dem Einsatz im Rahmen der Rückfallprophylaxe bei Depressionen geben neuere Studien nun Hinweise, dass diese Form der Therapie auch einen Stellenwert bei akuten depressiven Episoden haben könnte.
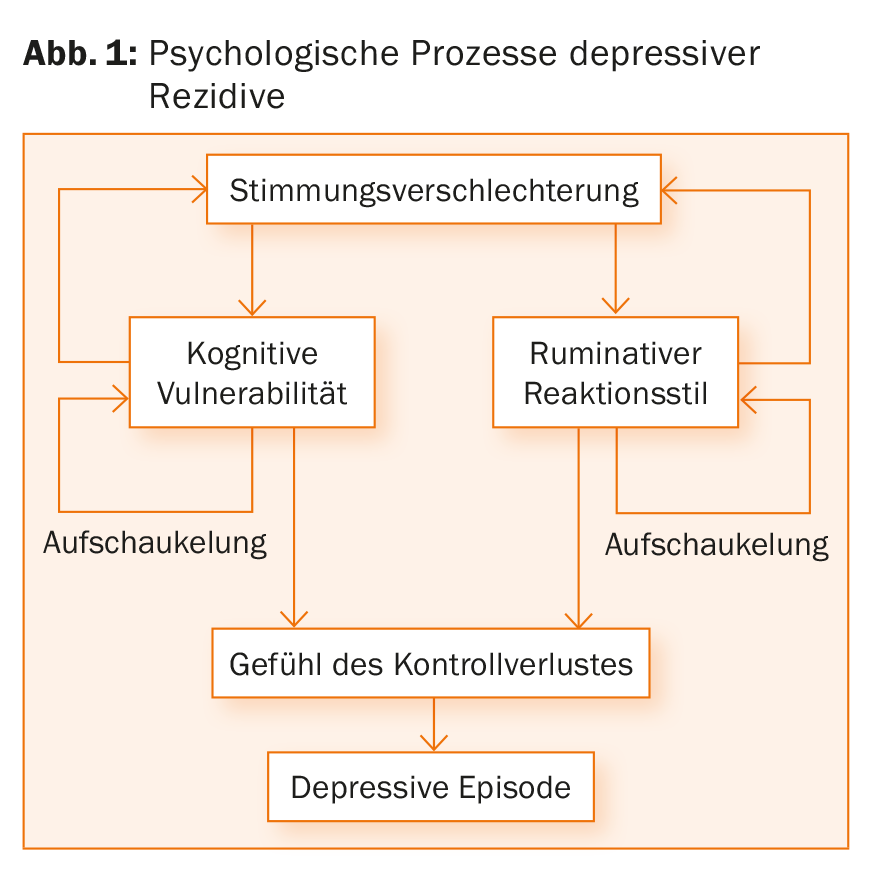
Der Begriff Achtsamkeitstraining ist zurzeit in aller Munde. Bewusste Wahrnehmung bildet dabei das Kernkonzept und soll zu einer Stressreduktion beitragen. Historisch betrachtet findet sich der Begriff «Achtsamkeit» vorrangig im Buddhismus wider. Die Säkularisierung der Achtsamkeit fand unter anderem durch den amerikanischen Molekularbiologen Jon Kabat-Zinn statt, der Achtsamkeitstherapien bei Patienten mit chronischen Schmerzen einsetzte und später die Mindfulness-Based Stress Reduction (MBSR) als gesundheitsfördernden Lebensstil entwickelte. Inzwischen wird die Achtsamkeitstherapie auch im Rahmen anderer Behandlungskonzepte eingesetzt. Die Mindfulness-Based Cognitive Therapy (MBCT) z.B. findet im Bereich der Rückfallprophylaxe rezidivierender depressiver Störungen Anwendung. Dabei wirkt sie den Aufschaukelungsprozessen entgegen, die typischerweise zu einem Rezidiv einer depressiven Episode beitragen (Abb. 1). Umgesetzt bedeutet dies:
- Im Kontakt mit dem gegenwärtigen Augenblick und nicht mit Erinnerungen oder Zukunftsplänen sein
- Gedanken, Gefühle, Körperempfindungen unbewertet wahrnehmen
- Auch leichte Stimmungsveränderungen und automatisierte Kognition bewusst wahrnehmen; Gedanken und Gefühle als mentale Ereignisse und Abbild der Realität ansehen («Decentering»).
Einsatzgebiete der Achtsamkeitstherapie
In der Praxis wird die MBCT bei Patienten mit Status nach multiplen depressiven Episoden z.B. in Form einer mehrwöchigen Gruppentherapie eingesetzt, in der neben dem gemeinsamen durchführen von Achtsamkeitsübungen und der Anwendung kognitiv-verhaltenstherapeutischer Elemente auch die wiederkehrende Anwendung des Geübten im Alltag einen entscheidenden Beitrag zum Erfolg leisten kann.
Die Wirksamkeit dieser Therapieform wurde in mehreren Studien untersucht. Kuyken et al. konnten in der PREVENT-Studie zeigen, dass die medikamentöse Erhaltungstherapie über zwei Jahre der Mindfulness-Based Cognitive Therapy (MBCT) in der Prophylaxe von Rezidiven depressiver Episoden gleichwertig war [1]. Ebenso konnte kein signifikanter Unterschied im Hinblick auf die Kosteneffektivität festgestellt werden. Als besonders effektiv erwies sich die MBCT bei jenen Patienten, welche Kindheitstraumata erlitten hatten.
Interessant wäre zu wissen, ob sich die Achtsamkeitstherapie neben dem Einsatz in der Prävention ebenso für die Behandlung einer akuten depressiven Episode oder Angstepisode eignet. Mit dieser Frage beschäftigte sich eine Metaanalyse von 12 randomisierten kontrollierten Studien mit insgesamt 578 Patienten, die die diagnostischen Kriterien einer akuten depressiven oder Angstepisode erfüllten [2]. Die Daten zeigen, dass Achtsamkeitstraining in Form einer MBCT einen signifikanten Effekt bei Depressionen im Vergleich zur Kontrollgruppe (mit einer inaktiven Kontrolle) hat und gaben Hinweise darauf, dass die MBCT ähnlich gut wie eine gruppenbasierte kognitive Verhaltenstherapie wirkt (aktive Kontrolle). Für Angststörungen ergab sich kein Vorteil der MBCT. Die Autoren empfehlen, dass MBCT Patienten mit einer akuten depressiven Episode zusammen mit anderen evidenzbasierten Interventionen angeboten werden kann, auch, um deren Therapieauswahlmöglichkeiten zu erweitern.
Bezüglich des Einsatzes der Achtsamkeitstherapie bei Angststörungen verwies der Referent auf die Studie von Koszycki et al. Die Arbeitsgruppe verglich den therapeutischen Effekt einer 8-wöchigen Mindfulness-Based Stress Reduction (MBSR) mit einer 12-wöchigen kognitiven gruppenbasierten Verhaltenstherapie (KVGT) [3]. Die KVGT war der MBSR dabei in der Reduktion sozialer Ängste, der Rate an Respondern (67 vs. 39%) sowie der Rate an Remissionen (44 vs. 9%) signifikant überlegen. In Bezug auf die Verbesserung der Stimmung, der Funktionalität und der Lebensqualität zeigten sich die beiden Therapien allerdings vergleichbar. Somit steht für die Autoren fest, dass die KVGT weiterhin die Therapie der Wahl bei einer sozialen Angststörung ist. Mit diesem Ergebnis im Hinterkopf kann überlegt werden, inwieweit einzelne Patienten von einer zusätzlichen MBSR hinsichtlich Verbesserung der Lebensqualität profitieren würde, gibt Prof. Rufer zu bedenken.
Neuere Studien versuchen herauszufinden, was die genauen Wirkmechanismen der Achtsamkeitstherapie sind. In einem Review [4] wurden die Bereiche Achtsamkeit und repetitives negatives Denken (Rumination) als Mediatoren der Effekte von Mindfullness-based Therapien herausgefiltert. Von den Autoren wurden allerdings methodische Schwächen in einigen eingeschlossenen Studien bemängelt.
Neurobiologisches Korrelat
Wie und ob sich der Einsatz von Achtsamkeits-basierten Anwendungen in einem neurobiologischen Korrelat äussert, wurde u.a. von Lazar et al. untersucht. Bei 20 Probanden mit umfassender Meditationserfahrung konnten in dieser Studie mit Hilfe von MRT-Untersuchungen Veränderungen von Gehirnstrukturen nachgewiesen werden [5]. Hirnareale, die für die Verarbeitung von sensorischen Eindrücken, Aufmerksamkeitsregulation und die Interozeption verantwortlich sind, waren bei den meditierenden Probanden dicker als bei den gematchten Kontrollen.
In einer weiteren Studie wurden per funktionellem MRT Aktivitäten von Hirnarealen während der Exposition mit negativ behafteten Bildern untersucht [6]. Die 24 gesunden Probanden, welche eine kurze Achtsamkeits-Intervention anwendeten, hatten im Vergleich zu den 22 Kontrollen ohne Intervention eine reduzierte Aktivität der für die Verarbeitung von Emotionen verantwortlichen Gehirnareale (wie z.B. der Amygdala oder des parahippocampalen Gyrus) während der Betrachtung der mit negativen Emotionen behafteten Stimuli vs. der von neutralen Bildern. Die Ergebnisse weisen auf Effekte des Achtsamkeitstrainings in Bezug auf die Regulierung dieser neurobiologischen Aktivitäten hin.
Es gibt bereits Ansätze, diese Erkenntnisse praktisch umzusetzen. Die Arbeitsgruppe um Prof. Dr. med. Uwe Herwig erforscht ein Neurofeedback-Training, um Patienten noch effektiver behandeln zu können [7]. Dabei liegen die Probanden in einem MRT, welches den Patienten farblich markiert (Ampelschema) die Gehirnareale anzeigt, welche durch das Betrachten negativer Stimuli aktiviert werden. So kann der Patientin durch verschiedene Massnahmen (z.B. Neubewertung der Angst auslösenden Situation) per direktem Feedback lernen, besser mit diesen Stress auslösenden Situationen umzugehen. Zudem fördert die Methode die Selbstwirksamkeit des Patienten, da es aufzeigt, dass das Individuum über die nötigen Fähigkeiten verfügt, Ängste zu kontrollieren. Ziel ist es das Trainierte soweit zu verinnerlichen, dass es auch im Alltag angewendet werden kann.
Zusammenfassung und Ausblick
Die achtsamkeitsbasierte Therapie bei Angst und Depression hat sich in der letzten Dekade von einer Randstellung im therapeutischen Bereich zu einem anerkannten, empirisch fundierten Verfahren entwickelt. Die MBCT wird z.B. in den Leitlinien unter ihrer klassischen Indikation, der Rückfallprophylaxe bei Depressionen aufgeführt (NICE, S3). Neuere Studien geben nun Hinweise, dass MBCT auch einen Stellenwert bei depressiven Episoden haben kann und beim Absetzen von Antidepressiva empfehlenswert ist. Trotz dieser positiven Erkenntnisse dürfen andere evidenzbasierte Verfahren nicht vernachlässigt werden (z.B. Expositionstherapie bei Angststörungen), betont Prof. Rufer zum Abschluss.
Quelle: 9th Swiss Forum for Mood and Anxiety Disorders (SFMAD), 12. April 2018, Zürich
Literatur:
- Kuyken W, et al.: The effectiveness and cost-effectiveness of mindfulness-based cognitive therapy compared with maintenance antidepressant treatment in the prevention of depressive relapse/recurrence: results of a randomised controlled trial (the PREVENT study). Health Technol Assess 2015; 19(73): 1–124.
- Strauss C, et al.: Mindfulness-Based Interventions for People Diagnosed with a Current Episode of an Anxiety or Depressive Disorder: A Meta-Analysis of Randomised Controlled Trials. PLoS One 2014; 9(4): e96110.
- Koszycki D, et al.: Randomized trial of a meditation-based stress reduction program and cognitive behavior therapy in generalized social anxiety disorder. Behav Res Ther 2007; 45(10): 2518–2526.
- Gu J, et al.: How do mindfulness-based cognitive therapy and mindfulness-based stress reduction improve mental health and wellbeing? A systematic review and meta-analysis of mediation studies. Clin Psychol Rev 2015; 37: 1–12.
- Lazar SW, et al.: Meditation experience is associated with increased cortical thickness. Neuroreport 2005; 16(17): 1893–1897.
- Lutz J, et al.: Mindfulness and emotion regulation – an fMRI study. Soc Cogn Affect Neurosci 2014; 9(6): 776–785.
- Nickl R: Ängste kontrollieren. UZH Magazin 2014; 23(2): 12–14. www.news.uzh.ch/de/articles/2014/aengste-konrtollieren.html
InFo NEUROLOGIE & PSYCHIATRIE 2018; 16(3): 46–48
Autoren
- Dr. med. Katrin Hegemann
Publikation
- INFO NEUROLOGIE & PSYCHIATRIE




Comments are closed.