Das koronare CT hat für den Abklärungsalgorithmus in den aktualisierten Leitlinien der European Society of Cardiology (ESC) einen hohen Stellenwert. Verkalkung ist ein wichtiger prognostischer Indikator und hat therapeutische Implikationen. Unter anderem können Statine in Abhängigkeit des Vorliegens von Koronarkalk zu einer Reduktion des MACE-Risikos beitragen.
Neben der Umbenennung von stabiler Koronarer Herzkrankheit in das chronische Koronarsyndrom (KHK/CCS), hat es in den 2019 veröffentlichten Guidelines der European Society of Cardiology (ESC) auch einige inhaltliche Änderungen gegeben [1]. Von praktischer Relevanz sind vor allem die Überarbeitung der Vortestwahrscheinlichkeit und die Einführung der klinischen Wahrscheinlichkeit. Durch diese Anpassungen soll die diagnostische und prognostische Genauigkeit erhöht werden als Basis für möglichst adäquate Risikoabschätzung und davon abgeleitete Behandlungsmassnahmen erklärte PD Dr. med. Michael Zellweger, Universitätsspital Basel, im Rahmen des FOMF Update Refresher 2020 in Basel [2]. Die neue Bezeichnung «chronisches Koronarsyndrom» (CCS) widerspiegelt das Verständnis eines fortschreitenden Verlaufs der Krankheit mit dem dynamischen Prozess der Atherosklerose.
Vortestwahrscheinlichkeit revidiert
Die Vortestwahrscheinlichkeit («pretest probability», PTP) ermöglicht anhand von Alter, Geschlecht und Symptomatik (typische vs. atypische vs. nichtanginöse Beschwerden) eine Abschätzung der KHK/CCS-Wahrscheinlichkeit [3]. Vor allem bei Frauen wurde in den neuen Leitlinien die Wahrscheinlichkeitskriterien für das Vorliegen von KHK/CCS um etwa einen Drittel nach unten korrigiert, um unnötige Diagnostik zu vermeiden. Zudem wurde als klinisches Hauptsymptom in den aktualisierten Leitlinien die Dyspnoe hinzugenommen, da diese bei vielen Patienten ein bisher nicht hinreichend gewichtetes Symptom von KHK/CCS darstellt. Zusammenfassend ermöglicht die PTP die Einteilung der Patienten in eine niedrige (<15 %), mittlere und hohe Risikogruppe. Liegt die PTP bei <15% sind weitere Abklärungen nur bei Auftreten unklarer Symptome erforderlich. Für eine optimierte Risikostratifizierung wird zudem neuerdings der Miteinbezug der klinischen Wahrscheinlichkeit vorgeschlagen. Bei diesem Zusatzverfahren werden verschiedene Faktoren berücksichtigt, welche die Wahrscheinlichkeit des Vorliegens von KHK/CCS erhöhen respektive verringern (Abb. 1).
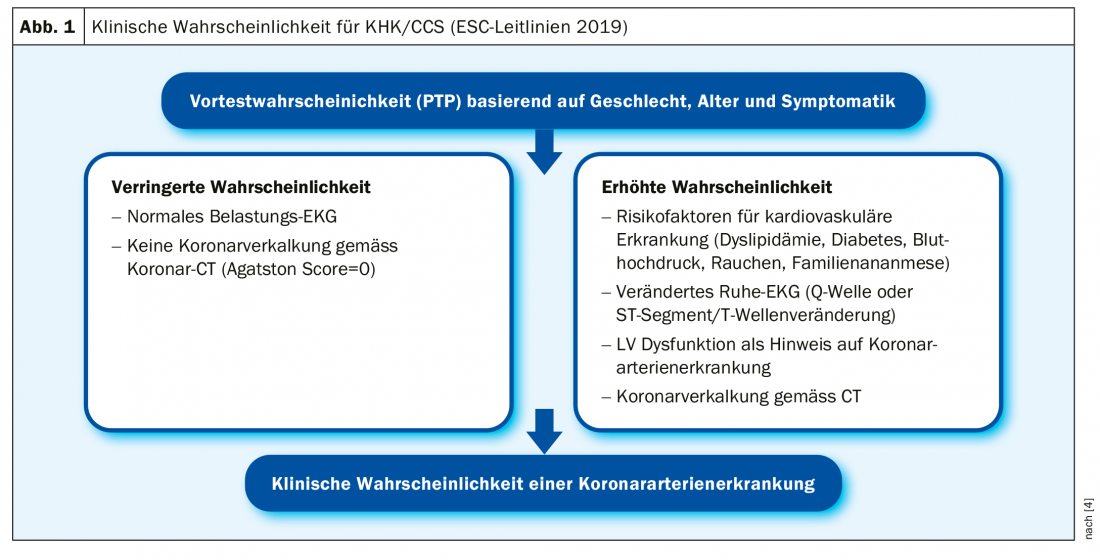
Koronares CT für Ausschlussdiagnostik
Nicht- invasive Ischämie-Bildgebung oder Koronar-CT werden bei symptomatischen Patienten als erster Test empfohlen, falls KHK/CCS nicht durch das klinische Assessment ausgeschlossen werden kann. «Die Stärke des koronaren CT ist der hohe negative prädiktive Wert», erklärt der Referent [2]. Dass bei einem normalen Befund der nicht-invasiven Koronar-CT-Untersuchung das Vorliegen von KHK/CCS mit einer sehr hohen Wahrscheinlichkeit ausgeschlossen werden kann, ist empirisch gesichert [5]. Der Referent illustriert dies anhand eines CT-Bildes mit normalen Herzkranzgefässen, die plaque- und kalkfrei sind. Verkalkung habe eine sehr gute prognostische Aussagekraft. Ist kein Koronarkalk nachweisbar, kann eine sehr gute Langzeitprognose gestellt werden. Dies zeigen Longitudinaldaten mit einem Follow-up Zeitraum von 15 Jahren (n=9715), gemäss welcher die Mortalitätsrate von Patienten ohne Koronarkalk 3% betrug im Vergleich zu 28% bei solchen mit einem Koronarkalkscore >1000 bei Baseline [6]. Bei einem 50- bis 60-jährigen Patienten mit einem CAC (Coronary Artery Calcification)-Score von 0, kann von einer 15-jährigen «Garantieperiode» ausgegangen werden. Bezüglich Wiederholung der Risikostratifikation bedeutet dies, dass ohne drastische Veränderung der Symptome eine erneute Testung hinfällig ist. Anhand verschiedener Beispielsbefunde von Koronar-CT-Untersuchungen veranschaulicht der Referent die diagnostischen Kriterien und deren Implikationen für das weitere Abklärungsprozedere:
Beispielbefund 1: Nicht-stenosierende KHK/CCS (CAC-Score >0, oder «soft plaque», <50% Stenose). Neben der Thematisierung von Lifestylefaktoren, stellt sich die Frage, ob eine medikamentöse Prohylaxe mittels Statine oder Aspirin sinnvoll ist.
Beispielbefund 2: Stenosierende KHK/CCS (CAC-Score >0, oder «soft plaque», 50–75% Stenose). Hier stellt sich die Frage, ob hämodynamisch relevant oder nicht. Dazu ist ein funktioneller Test indiziert, zum Beispiel ein Stress-MRI oder ein PET-CT. Kann eine hämodynamisch relevante koronare Herzkrankheit ausgeschlossen werden, sollten Lifestyle-Massnahmen angesprochen werden sowie eventuell prophylaktische medikamentöse Behandlung mit Aspirin oder Statinen. Ergibt der Befund der Nachuntersuchung, dass es sich um eine hämodynamisch relevante koronare Herzkrankheit handelt, was unter Belastung eine grosse Ischämie verursacht und prognostisch hochrelevant ist, sollte der Patient revaskularisiert werden.
Beispielbefund 3: Ergibt das Koronar-CT höchstgradige Stenosen, ist eine direkte invasive Koronar-Angiografie sinnvoll als Grundlage für eine adäquate Behandlung.
Zusammenfassend kann festgehalten werden, dass eine invasive Intervention per Herzkatheter nur für Patienten mit einem hohen Risiko für schwerwiegende Symptome empfohlen wird (Vortestwahrscheinlichkeit >85%), nicht aber bei mittelgradigen Koronarstenosen ohne Ischämien [4].
Statine bei Koronarverkalkung wirksam
Eine Longitudinalstudie (n=13 644) konnte zeigen, dass der Nutzen einer prophylaktischen Statintherapie vom Grad der Verkalkung abhängig gemacht werden kann. Bei einem CAC-Score von >101 führte eine Statintherapie statistisch signifikant seltener zu MACE (Major adverse cardiac events) im Vergleich zu Patienten ohne Statinbehandlung (p<0,0001, NNT=12) [7]. Bei einem CAC-Score von 0 war hingegen kein Unterschied messbar. Ob und unter welchen Voraussetzungen Aspirin als Primärprävention sinnvoll ist, wird kontrovers diskutiert. Es gibt einige grosse Studien, aus welchen hervorgeht, dass Aspirin als Primärprävention nicht zu empfehlen ist. Der Referent relativiert: «Ja nach CAC-Score sollte eine Aspirintherapie durchaus diskutiert werden», Es gibt empirische Daten, die zeigen, dass eine prophylaktische Aspirinbehandlung bei hohem CAC-Score wirksam sein kann [8]. Die auf der MESA (Multi-Ethnic Study of Atherosclerosis)-Studie basierende Analyse mit Daten von 4229 Patienten konnte nachweislich belegen, dass Personen mit einem CAC-Score ≥100 von Aspirin als Primärprophylaxe profitieren.
Fazit
«Bei Ausschluss der koronaren Herzkrankheit gewinnt das CT in den neuen Guidelines an Bedeutung. Es wird vor allem im Bereich mit niedriger Vortestwahrscheinlichkeit eingesetzt, wenn überhaupt eine Abklärung nötig ist», fasst Dr. Zellweger zusammen [2]. Bei höherer Vortestwahrscheinlichkeit und klinischer Wahrscheinlichkeit sollten funktionelle Tests zum Tragen kommen. Revaskularisierte Patienten erhalten immer einen funktionellen Test, für diese Patientengruppe ist das CT ungeeignet [2,4].
Quelle: FOMF Basel
Literatur:
- European Society of Cardiology (ESC): www.escardio.org
- Zellweger M: Koronare Herzkrankheit – Evaluation und Diagnostik. Folienpräsentation, PD Dr. med. Michael Zellweger, FOMF Update Refresher, Basel, 31.01.2020.
- Montalescot G, et al. (Task Force): 2013 ESC guidelines on the management of stable coronary artery disease: the Task Force on the management of stable coronary artery disease of the European Society of Cardiology. Eur Heart J 2013; 34 (38): 2949–3003
- Knuuti J, et al.: 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes: The Task Force for the diagnosis and management of chronic coronary syndromes of the European Society of Cardiology (ESC). Eur Heart J 2019; ehz425.
- Marwick TH, et al.: Finding the Gatekeeper to the Cardiac Catheterization Laboratory: Coronary CT Angiography or Stress Testing? J Am Coll Cardiol 2015; 65(25): 2747–2456.
- Shaw LJ, et al.: Long-Term Prognosis After Coronary Artery Calcification Testing in Asymptomatic Patients: A Cohort Study. Ann Intern Med 2015]. Ann Intern Med 2015;163(1): 14–21.
- Mitchell JD, Fergestrom N, Gage BF, et al.: Impact of statins on cardiovascular outcomes following coro-
- nary artery calcium scoring. J Am Coll Cardiol 2018;72: 3233–3242.
- Miedema MD, et al.: Use of coronary artery calcium testing to guide aspirin utilization for primary prevention: estimates from the multi-ethnic study of athero-sclerosis. Circ Cardiovasc Qual Outcomes 2014; 7(3): 453–460.
HAUSARZT PRAXIS 2020; 15(6): 36–37 (veröffentlicht am 16.6.20, ahead of print)
Autoren
- Mirjam Peter, M.Sc.
Publikation
- HAUSARZT PRAXIS



Comments are closed.