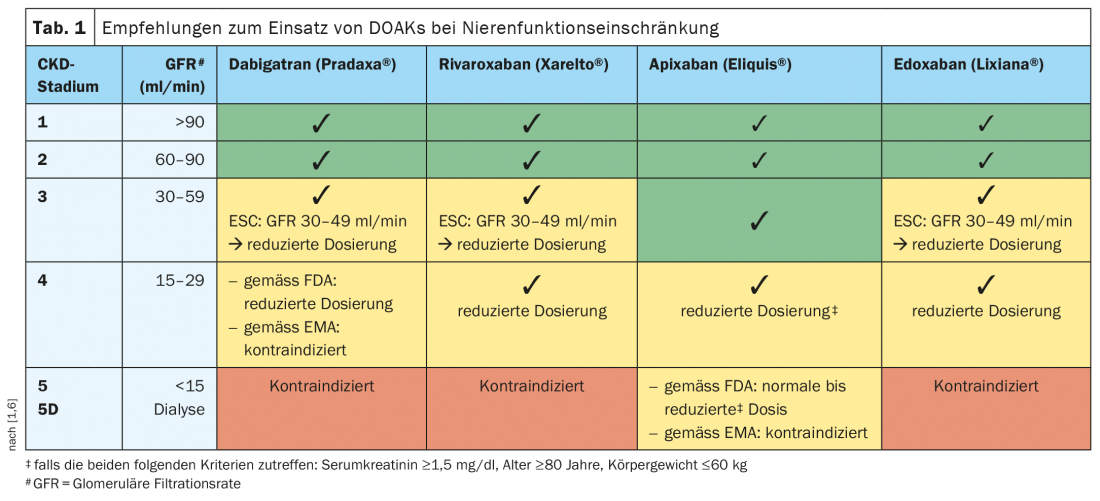
Jede Antikoagulation ist ein Balanceakt zwischen Thromboembolie- und Blutungsrisiko. Dies gilt bei einer chronischen Nierenfunktionseinschränkung (CKD) in besonderem Masse. Bei leichter bis moderater Nierenerkrankung sind sämtliche aktuell in der Schweiz zugelassenen DOAKs in Normaldosierung einsetzbar, bei fortgeschrittener Niereninsuffizienz sollte hingegen das individuelle Risikoprofil berücksichtigt und gegebenenfalls eine angepasste Dosierung verwendet werden. Bei CKD-Stadium 5 ist Vorsicht geboten.
Derzeit werden in der Schweiz verschiedene direkte orale Antikoagulantien (DOAKs) zur Prävention und Behandlung thromboembolischer Erkrankungen verschrieben. Die Wirkung der DOAKs beruht auf der spezifischen und direkten Hemmung von aktivierten Gerinnungsfaktoren. Bezüglich Dabigatran betrifft dies Thrombin, bezüglich Rivaroxaban, Edoxaban und Apixaban den aktivierten Faktor X (Xa). Die aktuell in der Schweiz zugelassenen Substanzen unterscheiden sich hinsichtlich der renalen Eliminationsrate. Dabigatran (Pradaxa®) wird zu 80% über die Niere ausgeschieden, Apixaban (Eliquis®) hingegen nur zu 27%. Edoxaban (Lixiana®) wird zu 50% und Rivaroxaban (Xarelto®) zu 35% renal eliminiert [1,2]. «Bis zu einer GFR von 60 ml/min können alle Substanzen verwendet werden», fasst Prof. Dr. med. Thomas Fehr, Chefarzt Innere Medizin, Kantonsspital Graubünden, die derzeitigen Leitlinienempfehlungen für einen Einsatz der vier derzeit zugelassenen DOAKs bei milder und moderater Niereninsuffizienz zusammen (Tab. 1) [1,3]. Für Apixaban konnte ab einer GFR <50 (>30) ml/min sogar eine signifikant grössere Reduktion des Blutungsrisikos im Vergleich zu Vitamin-K-Antagonisten gezeigt werden [4,5].
DOAKs in angepasster Dosierung generell einsetzbar bis GFR >15 ml/min
Die meisten Dosierungsempfehlungen beruhen auf pharmakokinetischen Berechnungen und nicht auf klinischen Studien. Die empirische Datenlage zu Antikoagulation mit DOAKs oder Vitamin-K-Antagonisten bei Patienten mit einer CrCl* <25 ml/min ist gering, da diese Patientenpopulation aus den meisten RCTs ausgeschlossen wurde. Lediglich in den Studien mit Apixaban wurden Patienten mit einer GFR bis 20 ml/min inkludiert [5]. Die aktuelle ESC-Leitlinienempfehlung lautet, dass Rivaroxaban, Edoxaban und Apixaban in angepasster Dosierung einsetzbar sind bei einer schweren CKD (CrCl 15–30 ml/min) [3]. Bei Patienten mit einer GFR<15 ml/min besteht eine relative Kontraindikation. Prof. Fehr erläutert: «Es gibt keine genügende Evidenz, Patienten unter Hämodialyse mit nicht-valvulärem Vorhofflimmern systematisch zu antikoagulieren zur Stroke-Prävention, weil die Blutungsrisiken sehr hoch sind und es keinen dokumentierten Nutzen gibt». Bei diesen Patienten sei eine individuelle Risikoabschätzung erforderlich, ob eine Antikoagulation im Einzelfall sinnvoll sei oder nicht, so der Referent.
* CrCl = Kreatinin-Clearance
Kongress: SGAIM Frühjahrskongress 2021
Literatur:
- Fehr T: DOAKs & Niereninsuffizienz, Prof. Dr. med. Thomas Fehr, SGAIM Frühjahrskongress, 19.–21.05.2021
- Swissmedic: Arzneimittelinformation, www.swissmedicinfo.ch (letzter Abruf 11.06.21)
- The Task Force for the diagnosis and management of atrial fibrillation of the ESC. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS). European Heart Journal 2020; 42: 373–498.
- Hohnloser SH, et al.: Efficacy of apixaban when compared with warfarin in relation to renal function in patients with atrial fibrillation: insights from the ARISTOTLE trial. European heart journal 2012; 33: 2821–2830.
- Rosemann A: Neue/Direkte Antikoagulantien (DOAK), zuletzt geändert 11/2020, www.hausarztmedizin.uzh.ch (letzter Abruf 11.06.2021)
- Stamellou E, Floege J: Novel oral anticoagulants in patients with chronic kidney disease and atrial fibrillation. Nephrol Dial Transplant 2018; 33(10): 1683–1689.
HAUSARZT PRAXIS 2021; 16(7): 23 (veröffentlicht am 28.6.21, ahead of print)
Autoren
- Mirjam Peter, M.Sc.
Publikation
- HAUSARZT PRAXIS




Comments are closed.