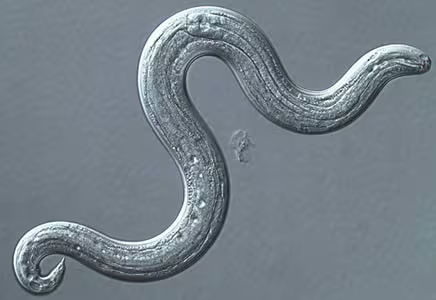
Beschreibung
Angiostrongyliasis durch Parastrongylus cantonensis ist eine parasitäre Infektion, die zu eosinophiler Meningoenzephalitis führt. Diese Erkrankung betrifft hauptsächlich das Gehirn und seine Membranen und äußert sich in Symptomen wie starken Kopfschmerzen, Nackensteifheit, Übelkeit, Erbrechen und in schweren Fällen in neurologischen Beeinträchtigungen.
Diese Art der Angiostrongyliasis tritt am häufigsten in tropischen und subtropischen Regionen auf, wie z. B. in Teilen Asiens, auf den Pazifikinseln, in Australien und in der Karibik. Die Krankheit wurde erstmals 1935 in Kanton (Guangzhou), China, identifiziert und hat sich aufgrund des zunehmenden Reiseverkehrs und des Transports kontaminierter Produkte weltweit verbreitet. Die Ausweitung kulinarischer Praktiken, bei denen rohe oder unzureichend gekochte Schnecken und andere Zwischenwirte verwendet werden, hat ebenfalls zu ihrer weiteren Verbreitung beigetragen.
Zur Diagnose gehört das Erkennen klinischer Anzeichen wie starke Kopfschmerzen und Nackensteifheit in Verbindung mit dem Verzehr riskanter Lebensmittel in der Vorgeschichte. Serologische Tests zum Nachweis spezifischer Antikörper sowie eine Lumbalpunktion, die eine eosinophile Meningitis zeigt, unterstützen die Diagnose. Die Behandlung konzentriert sich in erster Linie auf die Symptombekämpfung mit Kortikosteroiden zur Verringerung der Entzündung, da es keine spezifische antiparasitäre Therapie gibt, die für diese Erkrankung zugelassen ist.
Die Infektion erfolgt durch die Aufnahme von Larven aus kontaminierten rohen oder unzureichend gekochten Schnecken, Nacktschnecken oder Produkten. Zu den wesentlichen Risikofaktoren gehören mangelnde Lebensmittelhygiene und der Verzehr traditioneller Rohkost in endemischen Gebieten. Menschen, die in diesen Regionen leben oder dorthin reisen, sind einem höheren Risiko ausgesetzt.
Zu den vorbeugenden Maßnahmen gehören gründliches Waschen und Kochen von Lebensmitteln, insbesondere in endemischen Regionen. Die Aufklärung der Bevölkerung über die richtige Lebensmittelzubereitung und die Risiken, die mit dem Verzehr von rohen oder unzureichend gekochten Zwischenwirten verbunden sind, ist von entscheidender Bedeutung. Die Umsetzung dieser Strategien kann die Inzidenz von Angiostrongyliasis durch Parastrongylus cantonensis erheblich reduzieren.
Die Biologie dahinter
Angiostrongyliasis durch Parastrongylus cantonensis betrifft in erster Linie das zentrale Nervensystem (ZNS). Das ZNS, zu dem das Gehirn und das Rückenmark gehören, verarbeitet und überträgt normalerweise Informationen im ganzen Körper und reguliert dabei wesentliche Funktionen wie Bewegung, Empfindung und Wahrnehmung.
Wenn Angiostrongylus cantonensis-Larven aufgenommen werden, wandern sie zum ZNS und verursachen eine eosinophile Meningoenzephalitis. Bei dieser Erkrankung kommt es zu einer Entzündung des Gehirns und der umgebenden Membranen, die hauptsächlich auf die Reaktion des Immunsystems auf die Larven zurückzuführen ist. Die Entzündung stört die normalen Funktionen des ZNS und führt zu Symptomen wie starken Kopfschmerzen, Nackensteifheit und neurologischen Beeinträchtigungen.
Die Anwesenheit von Larven und die daraus resultierende Entzündung können das Nervengewebe schädigen und zu schwerwiegenderen Komplikationen wie Lähmungen, Bewusstseinsstörungen und in extremen Fällen zum Tod führen. Diese Störung beeinträchtigt die Fähigkeit des ZNS, die Körperfunktionen zu regulieren und zu koordinieren, erheblich, was die Bedeutung einer frühzeitigen Erkennung und Behandlung zur Vermeidung langfristiger Schäden unterstreicht.
Arten und Symptome
Angiostrongyliasis durch Parastrongylus cantonensis äußert sich in erster Linie durch eosinophile Meningoenzephalitis. Die Symptome variieren je nach Schweregrad und Verlauf der Infektion, die sich in erster Linie auf das zentrale Nervensystem und gelegentlich auch auf andere Körperteile auswirkt.
Symptome:
Starke Kopfschmerzen: Eines der frühesten und häufigsten Symptome sind starke Kopfschmerzen, die durch die Entzündung des Gehirns und seiner Membranen verursacht werden. Diese Kopfschmerzen sind oft hartnäckig und können lähmend sein.
Nackensteifheit: Steifheit und Schmerzen im Nacken treten aufgrund der Entzündung der Hirnhäute auf, der schützenden Membranen, die das Gehirn und das Rückenmark bedecken. Dieses Symptom geht oft mit Kopfschmerzen einher und kann die Nackenbewegung einschränken.
Übelkeit und Erbrechen: Mit fortschreitender Infektion leiden die Patienten häufig unter Übelkeit und Erbrechen. Diese Symptome sind Teil der Reaktion des Körpers auf die Infektion und den durch die Entzündung verursachten erhöhten Hirndruck.
Neurologische Symptome: In schwereren Fällen können sich neurologische Symptome entwickeln, darunter sensorische Störungen, Schwäche oder Lähmungen in den Gliedmaßen. Ein veränderter Geisteszustand, Verwirrung und sogar Koma können auftreten, wenn die Infektion die Gehirnfunktion erheblich beeinträchtigt.
Komplikationen:
Eosinophile Meningitis: Die häufigste Komplikation, die eosinophile Meningitis, ist durch eine hohe Anzahl von Eosinophilen im Liquor cerebrospinalis gekennzeichnet. Dieser Zustand verursacht schwere Entzündungen und kann unbehandelt zu langfristigen neurologischen Schäden führen.
Lähmung: Wenn die Larven in kritische Bereiche des ZNS wandern, können sie durch die Schädigung der Nervenbahnen Lähmungen verursachen. Diese Lähmung kann je nach Ausmaß des Schadens vorübergehend oder dauerhaft sein.
Sehverlust: In seltenen Fällen kann die Larvenwanderung die Sehnerven beeinträchtigen und zu Sehstörungen oder -verlust führen. Diese Komplikation verdeutlicht das Potenzial für weitreichende Nervenschäden, die über das ZNS hinausgehen.
Das Verständnis dieser Symptome und Komplikationen ist für eine rechtzeitige Diagnose und eine wirksame Behandlung der Angiostrongyliasis durch Parastrongylus cantonensis von entscheidender Bedeutung. Ein rechtzeitiger medizinischer Eingriff kann das Risiko schwerwiegender Folgen erheblich verringern und die Prognose der Patienten verbessern.
Untersuchung und Diagnose
Die Diagnose einer Angiostrongyliasis durch Parastrongylus cantonensis erfordert eine Kombination aus klinischer Untersuchung und Labortests. Eine frühzeitige und genaue Diagnose ist entscheidend für eine wirksame Behandlung der Krankheit und die Vermeidung schwerer Komplikationen.
Klinische Untersuchung:
Eine gründliche Anamnese ist unerlässlich, wobei der Schwerpunkt auf den jüngsten Ernährungsgewohnheiten und der Reisegeschichte liegen sollte. Die Fragen sollten darauf abzielen, den Verzehr von rohen oder unzureichend gekochten Schnecken oder anderen potenziellen Zwischenwirten zu ermitteln, insbesondere in endemischen Gebieten.
Bei der körperlichen Untersuchung sollten Gesundheitsdienstleister auf Anzeichen einer eosinophilen Meningoenzephalitis achten, wie z. B. starke Kopfschmerzen, Nackensteifigkeit und neurologische Symptome. Die Überprüfung der Nackensteifigkeit (Widerstand gegen die Beugung des Halses) ist wichtig, da dies auf eine Meningitis hinweisen kann. Darüber hinaus sollten alle Anzeichen von sensorischen Störungen, Schwäche oder verändertem Geisteszustand notiert werden.
Labortests und Bildgebung:
Serologische Tests: Spezifische serologische Tests zum Nachweis von Antikörpern gegen Angiostrongylus cantonensis können zur Bestätigung der Diagnose beitragen. Enzymimmunoassays (ELISA) und Western-Blot-Tests werden aufgrund ihrer Empfindlichkeit und Spezifität häufig eingesetzt.
Lumbalpunktion: Eine Lumbalpunktion ist für die Diagnose einer eosinophilen Meningitis von entscheidender Bedeutung. Die Analyse des Liquors zeigt in der Regel eine erhöhte Anzahl weißer Blutkörperchen mit einem hohen Anteil an Eosinophilen, was auf eine Infektion hindeutet.
Vollständiges Blutbild (CBC): Ein vollständiges Blutbild kann eine periphere Eosinophilie aufzeigen, was die Diagnose unterstützt. Erhöhte Eosinophilenzahlen im Blut können auf eine parasitäre Infektion hinweisen und mit den Befunden im Liquor korrelieren.
Bildgebende Untersuchungen: Bildgebende Untersuchungen wie Magnetresonanztomographie (MRT) oder Computertomographie (CT) können bei Verdacht auf eine neurologische Beteiligung eingesetzt werden. Diese Tests können eine Gehirnentzündung, Läsionen oder andere Anomalien, die durch Larvenwanderung verursacht werden, erkennen.
Für eine genaue Diagnose der Angiostrongyliasis müssen klinische Befunde mit Labor- und Bildgebungsergebnissen kombiniert werden, um das Vorhandensein des Parasiten zu bestätigen und das Ausmaß der Infektion zu beurteilen.
Therapie und Behandlung
Die Behandlung von Angiostrongyliasis durch Parastrongylus cantonensis konzentriert sich auf die Linderung der Symptome und die Reduzierung der durch die Larven verursachten Entzündungen. Es gibt zwar keine spezifische antiparasitäre Behandlung, die für diese Erkrankung zugelassen ist, doch Gesundheitsdienstleister setzen eine Kombination aus therapeutischen Ansätzen ein, um die Symptome zu lindern und schwere Komplikationen zu verhindern.
Symptomatische Behandlung:
Kortikosteroide: Kortikosteroide wie Prednison werden häufig verschrieben, um Entzündungen im Gehirn und Rückenmark zu reduzieren. Diese Medikamente helfen, Symptome wie starke Kopfschmerzen, Nackensteifheit und neurologische Beeinträchtigungen zu lindern, indem sie die Reaktion des Immunsystems auf die Infektion verringern.
Schmerzlinderung: Analgetika und nichtsteroidale Antirheumatika (NSAR) werden zur Behandlung von Schmerzen im Zusammenhang mit Kopfschmerzen und anderen Symptomen eingesetzt. Dies kann das Wohlbefinden und die Lebensqualität des Patienten während des Krankheitsverlaufs verbessern.
Unterstützende Pflege:
Krankenhausaufenthalt: In schweren Fällen kann ein Krankenhausaufenthalt zur engmaschigen Überwachung und unterstützenden Pflege erforderlich sein. Dies ist besonders wichtig für Patienten mit schwerwiegenden neurologischen Symptomen oder Komplikationen.
Flüssigkeits- und Nahrungszufuhr: Die Sicherstellung einer ausreichenden Flüssigkeits- und Nahrungszufuhr ist von entscheidender Bedeutung, insbesondere bei Patienten, die unter Übelkeit und Erbrechen leiden. Bei Patienten, die nicht in der Lage sind, eine ausreichende orale Zufuhr aufrechtzuerhalten, können intravenöse Flüssigkeiten und eine Nahrungsergänzung erforderlich sein.
Neurologische Unterstützung:
Antikonvulsiva: Wenn der Patient aufgrund einer neurologischen Beteiligung Anfälle erleidet, können Antikonvulsiva verschrieben werden, um weitere Anfälle zu kontrollieren und zu verhindern. Diese Medikamente helfen, das Nervensystem zu stabilisieren und zusätzliche Komplikationen zu verhindern.
Physiotherapie: Bei Patienten mit Lähmungen oder motorischen Beeinträchtigungen kann Physiotherapie die Rehabilitation unterstützen und die Mobilität verbessern. Diese Therapie konzentriert sich auf die Stärkung der Muskeln, die Verbesserung der Koordination und die Wiedererlangung der funktionellen Fähigkeiten.
Überwachung und Nachsorge:
Regelmäßige Untersuchungen: Die kontinuierliche Überwachung der Symptome und des Fortschritts des Patienten ist von entscheidender Bedeutung. Nachsorgetermine ermöglichen es den Gesundheitsdienstleistern, die Behandlungspläne auf der Grundlage des Ansprechens des Patienten und auftretender Komplikationen anzupassen.
Wiederholte Bildgebungs- und Laboruntersuchungen: Zusätzliche MRT- oder CT-Scans sowie Nachuntersuchungen der Lumbalpunktion und Blutuntersuchungen können erforderlich sein, um die Wirksamkeit der Behandlung und das Abklingen der Entzündung zu beurteilen. Diese Tests helfen sicherzustellen, dass die Infektion unter Kontrolle ist, und dienen als Grundlage für weitere therapeutische Entscheidungen.
Durch den Einsatz einer umfassenden Behandlungsstrategie können Gesundheitsdienstleister die Symptome der Angiostrongyliasis durch Parastrongylus cantonensis wirksam behandeln und das Risiko schwerwiegender Folgen verringern, wodurch die Genesung und Lebensqualität der Patienten verbessert wird.
Ursachen und Risikofaktoren
Das Verständnis der Ursachen und Risikofaktoren der Angiostrongyliasis durch Parastrongylus cantonensis ist entscheidend für die Prävention von Infektionen und die wirksame Behandlung der Krankheit. Die Identifizierung der Übertragungswege und der am stärksten gefährdeten Personen kann dazu beitragen, gezielte Maßnahmen zu ergreifen und die Inzidenz dieser parasitären Infektion zu verringern.
Ursachen:
Wenn Angiostrongyliasis durch die Aufnahme von Larven von Parastrongylus cantonensis verursacht wird, ist sie häufig in rohen oder unzureichend gekochten Schnecken, Nacktschnecken und anderen Zwischenwirten zu finden. Wenn diese kontaminierten Lebensmittel verzehrt werden, dringen die Larven in die Darmwand ein und wandern zum zentralen Nervensystem, wo sie eine eosinophile Meningoenzephalitis verursachen. Diese Wanderung führt zu Entzündungen und den damit verbundenen schweren neurologischen Symptomen.
Risikofaktoren:
Ernährungsgewohnheiten: Der Verzehr von rohen oder unzureichend gekochten Schnecken, Süßwassergarnelen oder Fröschen erhöht das Risiko, sich mit der Infektion anzustecken, erheblich. Diese Lebensmittel sind häufige Quellen der Larven.
Geografische Lage: Aufenthalt in oder Reisen in endemische Gebiete, insbesondere in tropischen und subtropischen Regionen wie Südostasien, den Pazifikinseln, Australien und Teilen der Karibik, wo der Parasit weit verbreitet ist.
Mangelnde Lebensmittelhygiene: Unzureichendes Waschen und Kochen von Produkten und anderen Lebensmitteln, die mit infizierten Schnecken in Kontakt gekommen sein könnten. Dies ist besonders in Gebieten mit schlechten sanitären Einrichtungen ein Risiko.
Kulinarische Praktiken: In einigen Kulturen werden bei traditionellen Gerichten rohe oder nur minimal gekochte Schnecken oder andere Zwischenwirte verzehrt, wodurch die Exposition gegenüber den Larven erhöht wird.
Obwohl diese Risikofaktoren die Wahrscheinlichkeit, an Angiostrongyliasis zu erkranken, erheblich erhöhen, kann die individuelle Anfälligkeit variieren. Nicht jeder, der diesen Risikofaktoren ausgesetzt ist, erkrankt an der Krankheit, und einige Personen können sich ohne offensichtliche Risikofaktoren infizieren. Auch der persönliche Gesundheitszustand und das Ausmaß der Exposition spielen eine entscheidende Rolle.
Krankheitsverlauf und Prognose
Für eine effektive Behandlung der Krankheit ist es wichtig, den Verlauf der Angiostrongyliasis durch Parastrongylus cantonensis und ihre Prognose zu verstehen. In diesem Abschnitt wird der typische Krankheitsverlauf beschrieben und was Patienten und Gesundheitsdienstleister in Bezug auf die Ergebnisse erwarten können.
Krankheitsverlauf:
Die Krankheit beginnt, wenn Angiostrongylus cantonensis-Larven über kontaminierte Lebensmittel aufgenommen werden. Sobald sie sich im Körper befinden, durchdringen die Larven die Darmwand und gelangen in den Blutkreislauf. Anschließend wandern sie zum zentralen Nervensystem, wo sie eine eosinophile Meningoenzephalitis verursachen. Das Anfangsstadium, das häufig durch gastrointestinale Symptome wie Übelkeit und Erbrechen gekennzeichnet ist, tritt in der Regel innerhalb weniger Tage nach der Aufnahme auf.
Wenn die Larven das zentrale Nervensystem erreichen, beginnen sich neurologische Symptome zu manifestieren. Dieses Stadium, das innerhalb weniger Wochen eintritt, umfasst starke Kopfschmerzen, Nackensteifheit und Sehstörungen. Die Entzündungsreaktion auf die Larven führt zu einem erhöhten Hirndruck, was zu schwereren Symptomen wie einem veränderten Geisteszustand und motorischen Beeinträchtigungen führt.
Prognose:
Die Prognose für Angiostrongyliasis hängt weitgehend vom Schweregrad der Infektion und der rechtzeitigen Diagnose und Behandlung ab. In leichten Fällen können die Symptome mit unterstützender Pflege und entzündungshemmenden Behandlungen abklingen, was zu einer vollständigen Genesung ohne Langzeitfolgen führt. In schweren Fällen, in denen die Infektion erhebliche neurologische Schäden verursacht, können bei den Patienten jedoch dauerhafte Beeinträchtigungen wie chronische Kopfschmerzen, motorische Defizite oder kognitive Dysfunktionen auftreten.
Eine frühzeitige Intervention verbessert die Prognose erheblich und verringert das Risiko bleibender Schäden. Ohne sofortige Behandlung können schwere Komplikationen wie Lähmungen oder der Tod eintreten, insbesondere wenn die Infektion nicht rechtzeitig erkannt wird. Regelmäßige Nachsorge und Überwachung sind entscheidend, um etwaige Langzeitfolgen zu bewältigen und das bestmögliche Ergebnis für die Patienten zu gewährleisten.
Prävention
Die Vorbeugung von Angiostrongyliasis durch Parastrongylus cantonensis erfordert einen vielschichtigen Ansatz, der sowohl persönliche als auch öffentliche Gesundheitsmaßnahmen umfasst. Wirksame Präventionsstrategien sind unerlässlich, um das Infektionsrisiko zu verringern, insbesondere in endemischen Regionen. In diesem Abschnitt werden die verschiedenen Methoden beschrieben, die derzeit zur Vorbeugung der Krankheit eingesetzt werden.
Richtige Lebensmittelzubereitung:
Kochen: Das gründliche Kochen von Schnecken, Süßwassergarnelen und Fröschen ist von entscheidender Bedeutung. Diese Zwischenwirte sollten auf eine Kerntemperatur von mindestens 70 °C (158 °F) für mehrere Minuten gekocht werden, um die Larven abzutöten.
Einfrieren: Durch das Einfrieren von Lebensmitteln bei -20 °C für mindestens 24 Stunden können die Larven ebenfalls abgetötet werden. Diese Methode eignet sich besonders für Lebensmittel, die roh verzehrt werden sollen.
Sichere Handhabung von Lebensmitteln:
Waschen von Produkten: Gemüse und Obst sollten gründlich gewaschen werden, insbesondere wenn sie in Gebieten angebaut werden, in denen Schnecken vorkommen. Dadurch wird das Risiko einer Kontamination durch Larvenstadien des Parasiten verringert.
Vermeidung roher oder unzureichend gekochter Lebensmittel: In Endemiegebieten ist es wichtig, den Verzehr roher oder unzureichend gekochter Schnecken, Nacktschnecken und anderer potenzieller Zwischenwirte zu vermeiden. Kampagnen zur öffentlichen Gesundheit sollten die mit diesen Ernährungsgewohnheiten verbundenen Risiken hervorheben.
Aufklärung über öffentliche Gesundheit:
Aufklärungskampagnen: Die Aufklärung der Öffentlichkeit über die Risiken des Verzehrs roher oder unzureichend gekochter Zwischenwirte und die Bedeutung einer ordnungsgemäßen Lebensmittelzubereitung ist von entscheidender Bedeutung. Diese Kampagnen sollten sich sowohl an Bewohner endemischer Gebiete als auch an Reisende richten.
Gemeindeprogramme: Die Umsetzung gemeindebasierter Programme zur Kontrolle der Schneckenpopulationen kann dazu beitragen, die Präsenz des Parasiten in der Umwelt zu verringern. Dazu gehören die Veränderung des Lebensraums und die Aufklärung der Öffentlichkeit über die Reduzierung von Schneckenlebensräumen in der Nähe von Häusern und Gärten.
Reisehinweise:
Reisende sollten unbedingt darüber informiert werden, wie sie sich bei Reisen in endemische Gebiete vor einer Infektion schützen können. Dazu gehören auch Ratschläge zu sicheren Essgewohnheiten und zur Wichtigkeit, nur gut durchgekochte Lebensmittel zu verzehren.
Durch die Umsetzung dieser umfassenden Präventionsmaßnahmen können Einzelpersonen und Gemeinschaften das Risiko, an Angiostrongyliasis durch Parastrongylus cantonensis zu erkranken, erheblich verringern.
Zusammenfassung
Angiostrongyliasis durch Parastrongylus cantonensis, früher bekannt als Angiostrongylus cantonensis, ist eine parasitäre Infektion, die zu eosinophiler Meningoenzephalitis führt. Diese Erkrankung betrifft hauptsächlich das Gehirn und seine Membranen und zeigt Symptome wie starke Kopfschmerzen, Nackensteifheit, Übelkeit, Erbrechen und in schweren Fällen neurologische Beeinträchtigungen. Die Krankheit tritt am häufigsten in tropischen und subtropischen Regionen wie Teilen Asiens, den Pazifikinseln, Australien und der Karibik auf. Aufgrund des zunehmenden Reiseverkehrs und des Transports kontaminierter Produkte hat sie sich weltweit ausgebreitet. Zur Diagnose werden klinische Anzeichen erkannt und serologische Tests und Lumbalpunktionen durchgeführt. Die Behandlung konzentriert sich auf die Symptombekämpfung mit Kortikosteroiden zur Verringerung der Entzündung, da es keine spezifische antiparasitäre Therapie gibt. Die Infektion wird durch die Aufnahme von Larven aus kontaminierten rohen oder unzureichend gekochten Schnecken, Nacktschnecken oder Produkten übertragen, wobei schlechte Lebensmittelhygiene und der Verzehr traditioneller roher Gerichte in endemischen Gebieten zu den wesentlichen Risikofaktoren gehören. Zu den vorbeugenden Maßnahmen gehören gründliches Waschen und Kochen von Lebensmitteln, insbesondere in endemischen Regionen, sowie die Aufklärung der Bevölkerung über die richtige Lebensmittelzubereitung. Um Angiostrongyliasis vorzubeugen, sollten Sie immer darauf achten, dass Lebensmittel vor dem Verzehr gründlich gewaschen und gekocht werden.