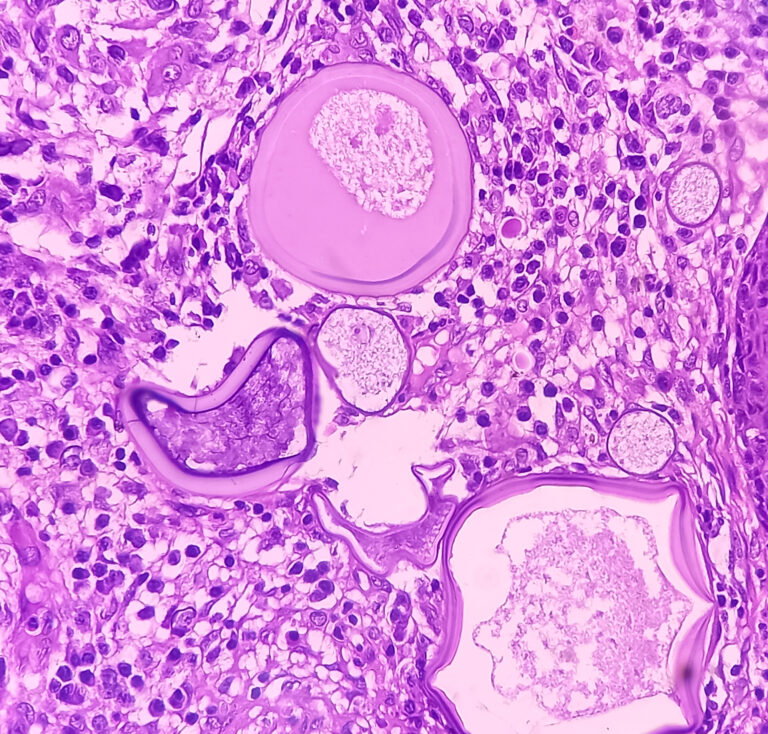
Beschreibung
Rhinosporidiose ist eine chronische Infektion, die durch den Erreger Rhinosporidium seeberi verursacht wird. Diese Krankheit befällt in erster Linie die Nasenschleimhäute und den Nasenrachenraum, kann sich aber auch auf die Augen, die Haut und andere Schleimhäute ausdehnen. Sie äußert sich in der Regel in Form von polypoiden Wucherungen oder Massen, die je nach betroffenem Bereich zu Verstopfungen und verschiedenen anderen Symptomen führen können. Zu den Komplikationen der Rhinosporidiose gehören sekundäre bakterielle Infektionen, eine erhebliche Nasenverstopfung und eine mögliche Entstellung durch große oder mehrere Wucherungen.
Die Rhinosporidiose ist relativ selten, tritt jedoch in bestimmten Regionen häufiger auf, insbesondere in Südasien, einschließlich Indien und Sri Lanka, sowie in Teilen Afrikas und Südamerikas. Die Krankheit wurde erstmals Anfang des 20. Jahrhunderts beschrieben und ist in diesen Regionen nach wie vor endemisch. Sie betrifft Personen, die häufig mit stehendem Wasser in Kontakt kommen.
Die Diagnose der Rhinosporidiose erfolgt durch klinische Untersuchung, histopathologische Analyse von Biopsieproben und manchmal auch durch bildgebende Verfahren, um das Ausmaß der Wucherungen zu bestimmen. Die Behandlung besteht in der Regel in der chirurgischen Entfernung der Läsionen, da es keine wirksame medikamentöse Therapie für diese Erkrankung gibt.
Die primäre Ursache der Rhinosporidiose ist die Exposition gegenüber Rhinosporidium seeberi in kontaminierten Wasserquellen. Zu den Risikofaktoren gehören Baden oder Schwimmen in stehenden Gewässern und der Aufenthalt in endemischen Regionen. Die Vorbeugung von Rhinosporidiose konzentriert sich auf die Vermeidung von Kontakt mit kontaminiertem Wasser und die Einhaltung guter persönlicher Hygiene. In endemischen Gebieten sind Aufklärung und Bildung über die Krankheit von entscheidender Bedeutung, um eine frühzeitige Erkennung und Behandlung zu fördern.
Die Biologie dahinter
Rhinosporidiose befällt hauptsächlich die Schleimhäute der Nase und des Nasen-Rachen-Raums, kann aber auch die Augen, die Haut und andere Schleimhäute befallen. Diese Schleimhäute erfüllen wichtige Funktionen, wie den Schutz der inneren Strukturen vor Krankheitserregern, die Aufrechterhaltung der Feuchtigkeit und die Unterstützung verschiedener Körperfunktionen wie Atmung und Luftfilterung.
Unter normalen Bedingungen filtern die Schleimhäute in Nase und Nasenrachenraum Partikel und Mikroorganismen aus der Luft und halten sie im Schleim zurück, der dann abgehustet oder heruntergeschluckt wird. Die Schleimhäute halten die Atemwege außerdem feucht und verhindern so, dass sie austrocknen und anfällig für Infektionen werden.
Wenn Rhinosporidium seeberi diese Schleimhäute infiziert, bildet es polypoide Wucherungen, die die normalen Funktionen stören. Diese Wucherungen können zu einer Verstopfung der Nase führen, den normalen Luftstrom behindern und chronische Reizungen und Entzündungen verursachen. Darüber hinaus führt der Lebenszyklus des Erregers im Wirtsgewebe zur Bildung von Sporangien, die zur Größe und Persistenz der Läsionen beitragen, die Schleimhautfunktionen weiter beeinträchtigen und zu Symptomen wie Atemnot, Nasenausfluss und wiederkehrenden Infektionen führen.
Arten und Symptome
Die Rhinosporidiose ist durch charakteristische und fortschreitende Symptome gekennzeichnet, die von den betroffenen Schleimhäuten abhängen. Das Verständnis dieser Symptome und der möglichen Komplikationen ist für eine rechtzeitige Diagnose und eine wirksame Behandlung unerlässlich.
Rhinosporidiose der Nase und des Nasopharynx:
Polypoide Wucherungen: Das Hauptsymptom sind polypoide Wucherungen in der Nasenhöhle oder im Nasenrachenraum. Diese Wucherungen sind oft rosa oder rot, brüchig und bluten leicht. Sie können in Größe und Anzahl variieren und zu einer erheblichen Nasenverstopfung führen.
Nasenverstopfung: Wenn sich die Wucherungen vergrößern, können sie die Nasenwege verstopfen, was zu Atembeschwerden, chronischer Nasenverstopfung und Schnarchen führt.
Nasenausfluss: Patienten können unter anhaltendem Nasenausfluss leiden, der je nach Ausmaß der Wucherungen und etwaiger Sekundärinfektionen klar oder blutig sein kann.
Augenrhinosporidiose:
Wucherungen der Bindehaut: Wenn die Augen betroffen sind, bilden sich an der Bindehaut polypoide Wucherungen, die zu Rötungen, Reizungen und einer möglichen Beeinträchtigung des Sehvermögens führen. Diese Wucherungen sind in der Regel auf der Augenoberfläche sichtbar und können mit anderen Erkrankungen verwechselt werden.
Verstopfung der Tränenkanäle: Wucherungen in der Nähe der Tränenkanäle können den Abfluss der Tränenflüssigkeit behindern, was zu übermäßigem Tränenfluss und Sekundärinfektionen der Tränenkanäle führt.
Kutane Rhinosporidiose:
Hautläsionen: Obwohl selten, kann es zu Hautläsionen kommen, die sich als knotige oder warzenartige Läsionen auf der Haut äußern. Diese Läsionen können sich zu Geschwüren entwickeln und infizieren, was zu weiteren Komplikationen führen kann.
Komplikationen:
Sekundärinfektionen: Aufgrund der brüchigen Beschaffenheit der Wucherungen sind diese anfällig für bakterielle Sekundärinfektionen, die die Behandlung und Genesung erschweren können. Diese Infektionen können zu verstärkten Schmerzen, Schwellungen und Ausfluss führen.
Nasenverstopfung: Eine erhebliche Verstopfung der Nasenwege kann zu chronischen Atembeschwerden, Nasennebenhöhlenentzündung und Schlafstörungen führen. Durch die Verstopfung kann es auch zu Anosmie, d. h. zum Verlust des Geruchssinns, kommen.
Entstellung: Umfangreiche Wucherungen, insbesondere in sichtbaren Bereichen wie der Nase oder den Augen, können zu Entstellungen führen und die Lebensqualität des Patienten beeinträchtigen. Dies kann zu psychischem Stress und sozialer Stigmatisierung führen.
Wiederkehrende Blutungen: Aufgrund der Gefäßstruktur der Wucherungen kommt es häufig zu starken Blutungen, insbesondere bei Verletzungen. Dies kann besonders in den Nasengängen zu chronischem Nasenbluten führen.
Das Erkennen dieser Symptome und das Verständnis der Komplikationen der Rhinosporidiose sind für eine effektive Behandlung der Krankheit und die Verbesserung der Ergebnisse für die Patienten durch frühzeitige Intervention und angemessene Behandlung von entscheidender Bedeutung.
Untersuchung und Diagnose
Eine genaue Diagnose der Rhinosporidiose ist für die Einleitung einer wirksamen Behandlung und die Vermeidung von Komplikationen von entscheidender Bedeutung. Der Diagnoseprozess umfasst eine gründliche klinische Untersuchung und spezifische Labortests zur Bestätigung des Vorhandenseins von Rhinosporidium seeberi und zur Beurteilung des Infektionsausmaßes.
Klinische Untersuchung:
Eine detaillierte Anamnese ist unerlässlich, um mögliche Expositionen gegenüber kontaminierten Wasserquellen in endemischen Regionen zu ermitteln. Die Fragen sollten sich auf die beruflichen und Freizeitaktivitäten des Patienten konzentrieren, insbesondere auf solche, bei denen er mit stehendem Wasser in Kontakt kommt. Auch die Dauer und der Verlauf der Symptome sowie frühere Behandlungen oder Infektionen sind von entscheidender Bedeutung.
Bei der körperlichen Untersuchung untersucht der Arzt die betroffenen Schleimhäute auf charakteristische polypoide Wucherungen. Größe, Anzahl und Lage dieser Läsionen werden sorgfältig dokumentiert. In der Nasenhöhle und im Nasenrachenraum ist das Vorhandensein von bröckeligen, rosa oder roten Massen, die bei Berührung leicht bluten, ein wichtiger Indikator. Bei einer Beteiligung der Augen wird die Bindehaut auf ähnliche Wucherungen untersucht. Auch Anzeichen für sekundäre bakterielle Infektionen wie verstärkte Rötung, Wärme oder Eiterausfluss sollten beachtet werden.
Labortests und bildgebende Verfahren:
Biopsie und Histopathologie: Es wird eine Biopsie der Läsion durchgeführt, um eine Gewebeprobe zu erhalten. Die histopathologische Untersuchung unter dem Mikroskop zeigt das Vorhandensein von Sporangien, die zahlreiche Sporen enthalten, was die Diagnose Rhinosporidiose bestätigt. Dies ist der Goldstandard für die Diagnose.
Pilzkultur: Obwohl die Kultivierung von Rhinosporidium seeberi aufgrund seiner einzigartigen Eigenschaften selten erfolgreich ist, kann der Versuch einer Kultivierung manchmal bei der Diagnose helfen, wenn ein erfolgreiches Wachstum auftritt.
Molekulare Techniken: Die Polymerase-Kettenreaktion (PCR) und andere molekulare Methoden können die DNA von Rhinosporidium seeberi in Gewebeproben nachweisen. Diese Techniken ermöglichen eine eindeutige Diagnose und sind besonders dann nützlich, wenn die histopathologischen Befunde nicht eindeutig sind.
Bildgebende Verfahren (CT, MRT): Bildgebende Verfahren wie CT-Scans oder MRT können zur Beurteilung des Infektionsausmaßes eingesetzt werden, insbesondere wenn der Verdacht auf eine Beteiligung des tiefen Gewebes besteht. Diese bildgebenden Verfahren helfen dabei, das gesamte Ausmaß der Erkrankung zu visualisieren und die Behandlungsplanung zu unterstützen.
Diese diagnostischen Verfahren sind unerlässlich, um die Rhinosporidiose zu bestätigen, das Ausmaß der Infektion zu bewerten und die Entwicklung eines wirksamen Behandlungsplans zu unterstützen.
Therapie und Behandlung
Eine wirksame Behandlung der Rhinosporidiose umfasst eine Kombination aus chirurgischen und unterstützenden Therapien, da es keine spezifische medizinische Therapie gibt, die die Infektion wirksam heilt. Der primäre Ansatz konzentriert sich auf die Entfernung der polypoiden Wucherungen und die Behandlung der Symptome, um die Lebensqualität des Patienten zu verbessern.
Chirurgischer Eingriff:
Exzision: Die primäre Behandlung der Rhinosporidiose besteht in der chirurgischen Entfernung der polypoiden Wucherungen. Eine vollständige Entfernung mit klaren Rändern wird empfohlen, um das Risiko eines erneuten Auftretens zu verringern. Je nach Ausmaß und Lage der Läsionen können mehrere Operationen erforderlich sein. Die chirurgische Exzision kann mit herkömmlichen chirurgischen Instrumenten, Elektrokauterisation oder Laserchirurgie durchgeführt werden.
Kauterisation: Nach der chirurgischen Entfernung wird häufig eine Kauterisation der Basis der Läsion durchgeführt, um Blutungen zu minimieren und die Wahrscheinlichkeit eines erneuten Auftretens zu verringern. Durch die Kauterisation werden Blutgefäße versiegelt und verbleibendes infiziertes Gewebe zerstört.
Unterstützende Pflege:
Wundversorgung: Die richtige Versorgung der Operationsstelle ist entscheidend, um sekundäre bakterielle Infektionen zu verhindern. Dazu gehört die regelmäßige Reinigung und Versorgung der Wunde, um die Heilung zu fördern und das Risiko weiterer Komplikationen zu verringern. Die Aufrechterhaltung der Sauberkeit und Trockenheit der Wunde ist für eine optimale Heilung unerlässlich.
Schmerzbehandlung: Die Behandlung von Schmerzen, die durch die Operation und die vorhandenen Läsionen verursacht werden, ist ein wichtiger Aspekt der Patientenversorgung. Je nach Schweregrad der Schmerzen können nichtsteroidale Antirheumatika (NSAR) oder stärkere Analgetika verschrieben werden. Eine Schmerzbehandlung trägt zum Wohlbefinden des Patienten bei und fördert eine schnellere Genesung.
Behandlung von Sekundärinfektionen: Antibiotika können verschrieben werden, um bakterielle Sekundärinfektionen zu behandeln oder zu verhindern, die mit dem brüchigen Wachstum und den Operationswunden in Verbindung stehen. Die rechtzeitige Verabreichung von Antibiotika kann Komplikationen verhindern und die Heilung fördern.
Überwachung und Nachsorge:
Regelmäßige Untersuchungen: Eine fortlaufende Überwachung und regelmäßige Nachuntersuchungen sind unerlässlich, um den Krankheitsverlauf und die Wirksamkeit der Behandlung zu verfolgen. So können Rückfälle frühzeitig erkannt und der Behandlungsplan rechtzeitig angepasst werden. Regelmäßige Untersuchungen stellen außerdem sicher, dass neue Läsionen frühzeitig erkannt und behandelt werden.
Psychologische Unterstützung: Da die Krankheit zu schweren Entstellungen und sozialer Stigmatisierung führen kann, ist es für die Patienten wichtig, psychologische Unterstützung und Beratung zu erhalten, um mit den emotionalen und mentalen Auswirkungen der Krankheit besser umgehen zu können. Die Berücksichtigung der psychologischen Aspekte der Rhinosporidiose ist für eine umfassende Patientenversorgung unerlässlich.
Diese umfassende Behandlungsstrategie zielt darauf ab, die Infektion zu kontrollieren, die Symptome zu behandeln und die Lebensqualität des Patienten durch einen multidisziplinären Ansatz zu verbessern.
Ursachen und Risikofaktoren
Das Verständnis der Ursachen und Risikofaktoren der Rhinosporidiose ist für eine wirksame Vorbeugung und Behandlung dieser chronischen Infektion von entscheidender Bedeutung. Durch die Identifizierung dieser Elemente können wir gezieltere Maßnahmen ergreifen und die Inzidenz der Krankheit verringern.
Ursachen:
Die Rhinosporidiose wird durch den Erreger Rhinosporidium seeberi verursacht, der Schleimhäute durch Kontakt mit kontaminiertem Wasser infiziert. Dieser Erreger kommt typischerweise in stehenden Gewässern wie Teichen, Seen und Flüssen vor. Wenn Menschen mit diesen Wasserquellen in Kontakt kommen, kann der Erreger durch kleine Verletzungen oder Schleimhautoberflächen in den Körper eindringen und eine Infektion auslösen. Sobald Rhinosporidium seeberi in den Körper gelangt ist, bildet es Sporangien im Gewebe des Wirts, die zu den charakteristischen polypoiden Wucherungen führen.
Risikofaktoren:
Umweltexposition: Wer in Regionen lebt oder arbeitet, in denen es häufig stehende Gewässer gibt, ist einem erhöhten Risiko ausgesetzt, mit Rhinosporidium seeberi in Kontakt zu kommen. Diese Gebiete bieten dem Erreger ideale Bedingungen, um sich zu vermehren.
Berufsbedingte Gefahren: Personen, die in ländlichen oder landwirtschaftlichen Gebieten arbeiten, wie z. B. Landwirte und Fischer, sind aufgrund des häufigen Kontakts mit verunreinigtem Wasser einem höheren Risiko ausgesetzt.
Freizeitaktivitäten: Aktivitäten wie Schwimmen oder Baden in kontaminierten Gewässern erhöhen das Infektionsrisiko. Diese Aktivitäten können das Eindringen des Erregers durch Schleimhäute oder kleinere Hautverletzungen erleichtern.
Schlechte Wundversorgung: Wenn kleinere Verletzungen nicht ordnungsgemäß versorgt und gereinigt werden, kann dies das Eindringen des Erregers erleichtern und das Infektionsrisiko erhöhen. Jede Verletzung der Haut oder der Schleimhäute kann als Eintrittspforte für den Erreger dienen.
Diese Risikofaktoren tragen zwar erheblich zur Wahrscheinlichkeit einer Rhinosporidiose-Erkrankung bei, doch die individuelle Anfälligkeit ist unterschiedlich. Nicht jeder, der diesen Faktoren ausgesetzt ist, erkrankt auch an Rhinosporidiose, und umgekehrt können auch Personen ohne offensichtliche Risikofaktoren an Rhinosporidiose erkranken.
Krankheitsverlauf und Prognose
Für eine effektive klinische Behandlung und Patientenversorgung ist es unerlässlich, den Verlauf und die möglichen Folgen der Rhinosporidiose zu verstehen. Die Krankheit verläuft in der Regel langsam, aber progressiv und führt häufig zu schwerwiegenden Komplikationen, wenn sie nicht behandelt wird.
Krankheitsverlauf:
Die Rhinosporidiose beginnt, wenn Rhinosporidium seeberi durch den Kontakt mit verunreinigtem Wasser in die Schleimhäute gelangt. Zunächst treten kleine, polypoide Wucherungen auf den betroffenen Schleimhäuten auf, meist in der Nasenhöhle oder im Nasenrachenraum. Diese Wucherungen sind in der Regel rosa oder rot, brüchig und bluten leicht. Im Laufe von Wochen bis Monaten nehmen die Wucherungen an Größe und Anzahl zu, was zu einer Verstopfung der Nase und chronischem Nasenausfluss führt.
Im weiteren Verlauf der Krankheit können diese polypoiden Läsionen zusammenwachsen und größere Massen bilden, die eine erhebliche Verstopfung und Beschwerden verursachen können. In Fällen, in denen die Augen betroffen sind, können sich ähnliche Wucherungen auf der Bindehaut entwickeln, was zu Rötungen, Reizungen und einer möglichen Beeinträchtigung des Sehvermögens führt. Die Krankheit kann auch die Haut befallen und zu knotigen oder warzenartigen Läsionen führen, die sich entzünden und infizieren können.
Prognose:
Die Prognose für Rhinosporidiose hängt von der rechtzeitigen und wirksamen Behandlung ab. Bei einer sofortigen chirurgischen Entfernung der Läsionen ist die Prognose im Allgemeinen gut, obwohl ein erneutes Auftreten aufgrund einer unvollständigen Entfernung des infizierten Gewebes möglich ist. Regelmäßige Nachuntersuchungen und Kontrollen sind unerlässlich, um ein erneutes Auftreten frühzeitig zu erkennen und zu behandeln.
Chronische Fälle von Rhinosporidiose können zu anhaltender Nasenverstopfung, wiederkehrenden Infektionen und erheblichen Entstellungen führen, insbesondere wenn die Läsionen großflächig sind oder sichtbare Bereiche wie Gesicht oder Augen betreffen. Diese Komplikationen können die Lebensqualität des Patienten beeinträchtigen und aufgrund des sozialen Stigmas zu psychischen Problemen führen.
Insgesamt können eine frühzeitige Diagnose und eine umfassende Behandlung die Prognose für Patienten mit Rhinosporidiose erheblich verbessern und dazu beitragen, die Symptome zu lindern und schwere Komplikationen zu verhindern. Regelmäßige Nachuntersuchungen sind unerlässlich, um eine kontinuierliche Behandlung zu gewährleisten und etwaige Rückfälle umgehend zu behandeln.
Prävention
Zur Vorbeugung von Rhinosporidiose muss die Exposition gegenüber dem verursachenden Erreger Rhinosporidium seeberi minimiert und die Schleimhäute vor einer möglichen Infektion geschützt werden. Die Umsetzung wirksamer Präventionsstrategien ist von entscheidender Bedeutung, insbesondere in endemischen Gebieten, um die Inzidenz und die Auswirkungen der Krankheit zu verringern.
Vermeidung von verunreinigtem Wasser:
Exposition begrenzen: Personen, die in endemischen Gebieten leben oder diese besuchen, sollten das Schwimmen oder Baden in stehenden Gewässern wie Teichen, Seen und langsam fließenden Flüssen vermeiden, da diese potenzielle Quellen für Rhinosporidium seeberi sind.
Verwendung von behandeltem Wasser: Verwenden Sie nach Möglichkeit behandeltes Wasser zum Baden und für andere persönliche Hygienemaßnahmen, um das Risiko einer Infektion mit dem Erreger zu verringern.
Schutzmaßnahmen:
Schutzkleidung: Das Tragen von Schutzkleidung wie Handschuhen und Stiefeln kann dazu beitragen, die Haut vor dem Kontakt mit kontaminiertem Wasser zu schützen, insbesondere bei Personen, die in der Landwirtschaft oder im Fischfang tätig sind.
Nasenschutz: Das Tragen von Nasenklammern oder anderen Schutzvorrichtungen beim Schwimmen kann verhindern, dass Wasser in die Nasenwege eindringt, und so das Infektionsrisiko verringern.
Richtige Wundversorgung:
Sofortige Reinigung: Schnitt-, Schürf- oder Stichwunden sollten sofort und gründlich mit antiseptischen Lösungen gereinigt werden, um das Eindringen von Rhinosporidium seeberi zu verhindern.
Abdecken von Wunden: Wenn Wunden bis zur vollständigen Heilung mit sterilen Verbänden abgedeckt werden, kann dies vor Infektionen durch verunreinigtes Wasser schützen.
Umweltmanagement:
Entwässerung und Hygiene: Durch eine Verbesserung der Entwässerung und Hygiene in Gebieten, in denen es häufig zu stehendem Wasser kommt, kann die Vermehrung des Erregers eingedämmt werden. Dazu gehören Maßnahmen wie das Ausbaggern von Pfützen und die ordnungsgemäße Abfallentsorgung, um eine Verunreinigung des Wassers zu verhindern.
Hygienepraktiken in der Gemeinde: Durch die Förderung guter Hygienepraktiken in den Gemeinden, wie z. B. regelmäßiges Händewaschen und die Vermeidung der Verwendung von verunreinigtem Wasser zum Waschen oder Trinken, kann das Infektionsrisiko gesenkt werden.
Aufklärung und Sensibilisierung:
Gesundheitskampagnen: Die Aufklärung gefährdeter Bevölkerungsgruppen über die Risiken der Rhinosporidiose und die Bedeutung vorbeugender Maßnahmen ist von entscheidender Bedeutung. Gesundheitskampagnen können die Menschen über die Vermeidung von verunreinigtem Wasser, die richtige Wundversorgung und die Verwendung von Schutzkleidung informieren.
Schulung von medizinischem Personal: Durch die Schulung von medizinischem Personal in endemischen Gebieten, damit dieses die ersten Symptome der Rhinosporidiose erkennt, und durch die Aufklärung der Patienten über Präventionsmaßnahmen kann das Bewusstsein in der Bevölkerung geschärft und die Früherkennung verbessert werden.
Die Umsetzung dieser umfassenden Präventionsstrategien kann die Inzidenz von Rhinosporidiose erheblich senken, die Früherkennung verbessern und zu besseren Gesundheitsergebnissen für die Menschen in Hochrisikogebieten führen.
Zusammenfassung
Rhinosporidiose ist eine chronische Infektion, die durch den Erreger Rhinosporidium seeberi verursacht wird. Sie befällt hauptsächlich die Nasenschleimhäute und den Nasenrachenraum, kann aber auch die Augen, die Haut und andere Schleimhäute betreffen. Die Krankheit äußert sich in Form von polypoiden Wucherungen oder Massen, die zu Symptomen wie Nasenverstopfung und möglichen Komplikationen wie sekundären bakteriellen Infektionen und Entstellungen führen. Die Krankheit tritt am häufigsten in Südasien, Teilen Afrikas und Südamerikas auf, insbesondere bei Menschen, die häufig mit stehendem Wasser in Kontakt kommen. Die Diagnose erfolgt durch eine klinische Untersuchung und eine histopathologische Analyse. Die Behandlung erfordert in der Regel eine chirurgische Entfernung der Läsionen. Die Vorbeugungsmaßnahmen konzentrieren sich auf die Vermeidung von verunreinigtem Wasser und die Einhaltung einer guten persönlichen Hygiene. Um Rhinosporidiose vorzubeugen, sollten Sie den Kontakt mit stehendem Wasser vermeiden, auf eine gute Hygiene achten und bei Auftreten von Symptomen umgehend einen Arzt aufsuchen.