Beschreibung
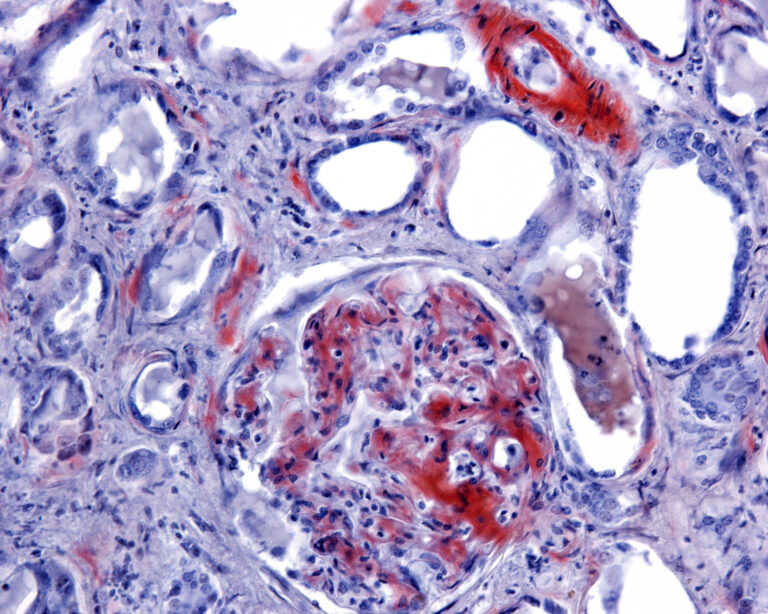
Amyloidose ist eine Gruppe seltener Krankheiten, die durch eine abnorme Ansammlung von Amyloidproteinen in verschiedenen Geweben im ganzen Körper gekennzeichnet sind. Amyloidproteine, die typischerweise im Knochenmark gebildet werden, falten sich falsch und bilden unlösliche Fibrillen, die sich in Organen ablagern und deren normale Funktion beeinträchtigen. Dies kann zu einer Vielzahl von Symptomen und Komplikationen führen, die von der jeweiligen Art der Amyloidose abhängen.
Die Amyloidose gilt als seltene Krankheit, doch ihre Prävalenz variiert je nach Typ. Die systemische AL-Amyloidose ist die häufigste Form und macht etwa 85 % der Fälle aus. Andere Formen sind die AA-Amyloidose, die erbliche ATTR-Amyloidose und die lokalisierte Amyloidose. Historisch gesehen wurde die Amyloidose erstmals Mitte des 19. Jahrhunderts von dem deutschen Pathologen Rudolf Virchow entdeckt, der die Amyloidablagerungen in verschiedenen Organen beschrieb. Seitdem haben sich die Diagnosetechniken und das Verständnis der Krankheit weiterentwickelt und die Behandlungsergebnisse verbessert.
Die Ablagerung von Amyloidfibrillen kann die Funktion der betroffenen Organe beeinträchtigen und zu einer Reihe von Komplikationen führen. Dazu können Herzversagen, Nierenfunktionsstörungen, Lebervergrößerung, Nervenschäden, Magen-Darm-Störungen und leichte Blutergüsse oder Blutungen gehören. Der Schweregrad und die spezifischen Komplikationen variieren je nach den betroffenen Organen und dem Fortschreiten der Krankheit.
Die Diagnose der Amyloidose erfordert häufig eine Kombination aus klinischen Untersuchungen, bildgebenden Untersuchungen und Gewebebiopsien zur Identifizierung von Amyloidablagerungen. Die Behandlungsmöglichkeiten hängen von der Art und dem Ausmaß der Krankheit sowie von den betroffenen Organen ab. Zu den Therapien gehören Chemotherapie, gezielte medikamentöse Behandlungen, Stammzellentransplantation, Organtransplantation und unterstützende Maßnahmen zur Behandlung der Symptome und zur Verbesserung der Organfunktion.
Die genauen Ursachen der Amyloidose sind noch nicht vollständig geklärt. Bestimmte genetische Mutationen, chronische Entzündungskrankheiten und Plasmazelldyskrasien werden jedoch mit einem erhöhten Risiko in Verbindung gebracht. Auch das Alter ist ein wichtiger Risikofaktor, da Amyloidose häufiger bei älteren Menschen diagnostiziert wird.
Angesichts des komplexen Charakters der Amyloidose gibt es noch keine spezifischen Präventionsmaßnahmen. Die Behandlung von Grunderkrankungen, die das Risiko erhöhen, wie z. B. chronische Entzündungskrankheiten, kann jedoch die Wahrscheinlichkeit der Entwicklung einer Amyloidose verringern oder ihr Fortschreiten verzögern.
Die Biologie hinter der Amyloidose
Die Amyloidose befällt verschiedene Organe und Gewebe im gesamten Körper, was zu Funktionsstörungen und potenziell lebensbedrohlichen Komplikationen führt. Eine der Schlüsselstellen, die häufig von Amyloidose betroffen sind, ist die extrazelluläre Matrix, ein lebenswichtiger Bestandteil des Gewebes, der für die strukturelle Unterstützung sorgt und die Zellkommunikation erleichtert.
Bei gesunden Menschen spielt die extrazelluläre Matrix eine entscheidende Rolle bei der Aufrechterhaltung der Gewebeintegrität und -funktion. Sie besteht aus einem komplexen Netzwerk von Proteinen, darunter Kollagen und Elastin, sowie aus anderen Komponenten wie Proteoglykanen. Die extrazelluläre Matrix fungiert als Gerüst für die Zellen und ermöglicht es ihnen, aneinander zu haften und in geeigneter Weise zu interagieren. Außerdem erleichtert sie den Transport von Nährstoffen, Sauerstoff und Abfallprodukten zwischen Zellen und Blutgefäßen.
Bei der Amyloidose lagern sich abnorme Amyloidproteine in der extrazellulären Matrix ab und stören deren normale Struktur und Funktion. Diese Amyloidproteine, die in der Regel fehlgefaltet und unlöslich sind, bilden Aggregate oder Fibrillen, die sich in verschiedenen Organen ablagern. Mit der Zeit können diese Ablagerungen die Fähigkeit der extrazellulären Matrix beeinträchtigen, mechanischen Halt zu bieten, und die zelluläre Kommunikation beeinträchtigen.
Die Folgen der Amyloidablagerungen sind je nach den betroffenen Organen unterschiedlich. Bei der kardialen Amyloidose beispielsweise infiltrieren Amyloidfibrillen das Herzgewebe, was zu einer Versteifung des Herzmuskels und einer eingeschränkten Herzfunktion führt. Bei der Nierenamyloidose können die Filtereinheiten der Niere, die Glomeruli, betroffen sein, was zu Proteinurie und fortschreitender Nierenschädigung führt.
Die Störung der extrazellulären Matrix durch Amyloidablagerungen kann die Organfunktion beeinträchtigen und zu einer Reihe von Symptomen führen, darunter Herzversagen, Nierenfunktionsstörungen, neurologische Beeinträchtigungen, Magen-Darm-Störungen und andere mit Amyloidose verbundene Komplikationen.
Das Verständnis der Auswirkungen von Amyloid-Ablagerungen auf die extrazelluläre Matrix ist entscheidend für die Entwicklung gezielter Behandlungen, die das Fortschreiten der Krankheit aufhalten oder verlangsamen und ihre schädlichen Auswirkungen auf die Organfunktionen abmildern sollen.
Arten und Symptome
Amyloidose umfasst ein Spektrum von Krankheiten, die durch eine abnorme Anhäufung von Amyloidproteinen in verschiedenen Geweben gekennzeichnet sind. Die verschiedenen Arten der Amyloidose werden nach den spezifischen Proteinen und den betroffenen Organen unterschieden. Jede Art von Amyloidose weist einzigartige Symptome auf und kann sich in verschiedenen Bereichen des Körpers manifestieren.
Nicht-neuropathische hereditäre Familien-Amyloidose:
Die nichtneuropathische hereditäre Familienamyloidose, auch bekannt als familiäre Transthyretin (TTR)-Amyloidose, betrifft vor allem das Herz und die Nerven. Mutationen im TTR-Gen verursachen eine abnorme Produktion und Ablagerung von Amyloidfibrillen. Zu den Symptomen können Herzklopfen, Kurzatmigkeit, periphere Neuropathie (Kribbeln, Taubheit und Schwäche in den Gliedmaßen) und Magen-Darm-Störungen gehören.
Neuropathische hereditäre Familienamyloidose:
Die neuropathische hereditäre Familienamyloidose, auch familiäre Amyloidpolyneuropathie (FAP) genannt, betrifft vor allem die peripheren Nerven. Mutationen in bestimmten Genen, wie z. B. TTR, führen zur Anhäufung von Amyloidfibrillen in den Nerven, wodurch deren Funktion beeinträchtigt wird. Zu den typischen Symptomen gehören periphere Neuropathie, autonome Funktionsstörungen (die sich in Blutdruckschwankungen, Verdauungsproblemen und sexuellen Funktionsstörungen äußern) und andere neurologische Erscheinungen.
Sekundäre systemische Amyloidose:
Die sekundäre systemische Amyloidose tritt als Komplikation chronischer entzündlicher oder infektiöser Erkrankungen wie rheumatoider Arthritis, Tuberkulose oder entzündlicher Darmerkrankungen auf. Entzündliche Prozesse lösen die Produktion von Amyloidproteinen aus. Nieren, Leber, Milz und andere Organe können davon betroffen sein. Zu den Symptomen gehören Proteinurie, Müdigkeit, Schwellungen und Organfunktionsstörungen im Zusammenhang mit der betroffenen Stelle.
Zusätzliche Typen:
Neben den oben genannten Typen gibt es seltenere Formen der Amyloidose, die mit bestimmten Proteinen assoziiert sind, z. B. Beta-2-Mikroglobulin bei Personen, die eine Langzeit-Hämodialyse erhalten, oder die Fibrinogen-Aα-Kette bei Personen mit Fibrinogen-Amyloidose, die aus Hepatozyten stammt. Jeder Typ weist unterschiedliche Symptome und Organbeteiligungen auf.
Komplikationen
Die Amyloidose kann auch zu verschiedenen Komplikationen führen, die von den betroffenen Organen abhängen. Zu den häufigsten Komplikationen gehören Herzversagen, Herzrhythmusstörungen, Nierenversagen, gastrointestinale Blutungen oder Malabsorption, periphere Neuropathie, die zu Mobilitätsproblemen führt, autonome Funktionsstörungen und Organschäden. Die Komplikationen können je nach Art der Amyloidose und dem Ausmaß der Amyloidablagerung variieren. Eine frühzeitige Diagnose, eine angemessene Behandlung und das Management von Komplikationen sind entscheidend für die Verbesserung der Ergebnisse und der Lebensqualität der Patienten.
Untersuchung und Diagnostik
Eine genaue und rechtzeitige Diagnose der Amyloidose ist entscheidend für eine angemessene Behandlung und Therapieplanung. Der diagnostische Prozess umfasst in der Regel eine Kombination aus klinischer Untersuchung, Labortests und bildgebenden Untersuchungen, um das Vorhandensein von Amyloidablagerungen festzustellen und die Art und das Ausmaß der Krankheit zu bestimmen.
Klinische Untersuchung:
Anamnese: Eine gründliche Anamnese ist für die diagnostische Bewertung der Amyloidose unerlässlich. Der Arzt erkundigt sich nach den Symptomen, ihrer Dauer und ihrem Verlauf sowie nach relevanten Vorerkrankungen oder einer familiären Vorbelastung mit Amyloidose. Darüber hinaus können Informationen über mögliche Risikofaktoren, wie chronische Entzündungskrankheiten oder bestimmte genetische Mutationen, bei der Diagnose helfen.
Körperliche Untersuchung: Es wird eine umfassende körperliche Untersuchung durchgeführt, um den allgemeinen Gesundheitszustand des Patienten zu beurteilen und mögliche Anzeichen einer Amyloidose zu erkennen. Die Untersuchung kann die Beurteilung der Vitalzeichen, die Beurteilung organspezifischer Symptome wie Herz- oder Nierenanomalien, periphere Neuropathie, Hautveränderungen und Anzeichen von Organvergrößerungen umfassen. Das Vorhandensein dieser klinischen Manifestationen kann wichtige Hinweise für weitere diagnostische Untersuchungen liefern.
Labortests und Bildgebung:
Mehrere Labortests können bei der Diagnose und Bewertung der Amyloidose helfen. Dazu gehören unter anderem:
Serum- und Urin-Eiweißelektrophorese: Sie weist abnorme Proteinmuster im Blut und Urin nach.
Immunofixierungs-Elektrophorese: Identifiziert den spezifischen Typ des vorhandenen abnormen Proteins.
Immunglobulinspiegel im Serum und Urin: Messung des Gehalts an spezifischen Immunglobulinen im Blut und Urin.
Komplettes Blutbild (CBC) und umfassendes metabolisches Panel (CMP): Beurteilung des allgemeinen Gesundheitszustands und der Organfunktionen.
Bildgebende Verfahren werden eingesetzt, um eine Organbeteiligung bei Amyloidose festzustellen und zu bewerten. Relevante bildgebende Untersuchungen können sein:
Echokardiogramm: Zur Beurteilung der Herzstruktur und -funktion, insbesondere bei kardialer Amyloidose.
Elektrokardiogramm (EKG) und Holter-Monitoring: Zeichnen die elektrische Aktivität des Herzens auf und stellen Rhythmusanomalien fest.
Röntgenaufnahmen und Computertomografie (CT): Zur Beurteilung von Organvergrößerungen oder Anomalien.
Magnetresonanztomographie (MRT): Liefert detaillierte Bilder von betroffenen Organen und Geweben.
Biopsie: Ein endgültiger Diagnoseschritt, bei dem eine kleine Gewebeprobe aus einem betroffenen Organ entnommen und unter dem Mikroskop untersucht wird, um das Vorhandensein von Amyloidablagerungen zu bestätigen.
Diese Diagnoseinstrumente spielen in Verbindung mit der klinischen Untersuchung eine entscheidende Rolle bei der Erstellung der Amyloidose-Diagnose, der Bestimmung von Art und Ausmaß der Krankheit und der Festlegung geeigneter Behandlungsstrategien.
Durch die frühzeitige Erkennung der Amyloidose mittels umfassender Diagnostik kann das medizinische Fachpersonal rechtzeitig Maßnahmen einleiten, um die Symptome zu lindern, das Fortschreiten der Krankheit zu verlangsamen und die Ergebnisse der Patienten zu verbessern.
Therapie und Behandlungen
Die Behandlung der Amyloidose umfasst einen multidisziplinären Ansatz, der darauf abzielt, die zugrunde liegende Ursache zu bekämpfen, die Produktion von Amyloidproteinen zu verringern, die Symptome zu kontrollieren und die Organfunktionen zu erhalten. Die Behandlungspläne sind auf die spezifische Art der Amyloidose, die betroffenen Organe und den allgemeinen Gesundheitszustand des Patienten zugeschnitten.
Behebung der zugrunde liegenden Ursache: Bei bestimmten Arten von Amyloidose ist es für eine wirksame Behandlung unerlässlich, die zugrunde liegende Ursache zu bekämpfen. Dazu kann die Behandlung der zugrundeliegenden chronischen Entzündungskrankheit gehören, z. B. rheumatoide Arthritis oder entzündliche Darmerkrankungen, die dazu beitragen können, die Produktion von Amyloidproteinen zu verringern.
Verringerung der Amyloid-Protein-Produktion: Therapien, die auf die Produktion von Amyloidproteinen abzielen, sind für die Behandlung der Amyloidose von wesentlicher Bedeutung. Zu den spezifischen Behandlungsmöglichkeiten gehören:
Chemotherapie: Bei der systemischen AL-Amyloidose werden Chemotherapien eingesetzt, um die Produktion abnormaler Plasmazellen, die für die Produktion von Amyloidproteinen verantwortlich sind, zu reduzieren.
Zielgerichtete medikamentöse Therapien: Neue zielgerichtete Therapien wie Proteasom-Inhibitoren und monoklonale Antikörper werden derzeit untersucht, um die Produktion oder Ablagerung von Amyloid-Proteinen zu hemmen.
Stammzellentransplantation: Bei geeigneten Patienten mit AL-Amyloidose kann eine hochdosierte Chemotherapie, gefolgt von einer autologen Stammzelltransplantation, in Betracht gezogen werden, um die Ergebnisse zu verbessern.
Symptombehandlung und Organunterstützung: Die Bewältigung der Symptome und die Erhaltung der Organfunktion sind wichtige Aspekte der Amyloidose-Behandlung. Zu den Ansätzen können gehören:
Behandlung der Herzinsuffizienz: Medikamente wie Diuretika, Betablocker und ACE-Hemmer können verschrieben werden, um die Symptome zu lindern und die Herzfunktion zu verbessern.
Unterstützung der Nieren: Zu den Strategien zur Kontrolle der Proteinurie und zum Erhalt der Nierenfunktion gehören die Kontrolle des Blutdrucks, die Einnahme von Medikamenten, die den Proteinverlust verringern, und in einigen Fällen die Erwägung einer Nierenersatztherapie.
Neurologische Unterstützung: Es können Medikamente zur Schmerzbehandlung, zur Linderung neuropathischer Symptome und zur Unterstützung der autonomen Funktion verschrieben werden.
Gastrointestinale Behandlung: Ernährungsumstellungen, Medikamente zur Kontrolle von Symptomen wie Durchfall oder Malabsorption und in schweren Fällen eine Ernährungsunterstützung können eingesetzt werden.
Organtransplantation: In einigen Fällen kann eine Organtransplantation für Personen mit schwerem Organbefall und begrenzten Behandlungsmöglichkeiten in Betracht gezogen werden. Dies kann eine Herz-, Leber-, Nieren- oder kombinierte Multiorgantransplantation sein. Eine sorgfältige Bewertung der Eignung des Patienten, des Krankheitsstadiums und der Verfügbarkeit von Organen ist für eine erfolgreiche Transplantation unerlässlich.
Unterstützende Pflege: Umfassende unterstützende Pflege, einschließlich regelmäßiger Nachsorgeuntersuchungen, Überwachung der Organfunktion, Schmerztherapie, Ernährungsberatung und Behandlung des emotionalen Wohlbefindens, ist für die Verbesserung der allgemeinen Lebensqualität von Menschen mit Amyloidose von entscheidender Bedeutung.
Mit den Fortschritten in der Amyloidose-Forschung geben klinische Studien zu neuen Behandlungsansätzen und zielgerichteten Therapien weiterhin Anlass zur Hoffnung auf bessere Behandlungsergebnisse und ein besseres Krankheitsmanagement.
Durch die Anwendung eines multidisziplinären Ansatzes und die Anpassung der Behandlungspläne an die spezifischen Bedürfnisse jedes einzelnen Patienten können die Angehörigen der Gesundheitsberufe die therapeutischen Maßnahmen optimieren, die Symptome lindern und die Gesamtprognose sowie die Lebensqualität der von Amyloidose Betroffenen verbessern.
Ursachen und Risikofaktoren
Die Amyloidose kann verschiedene Ursachen haben und wird durch spezifische Risikofaktoren beeinflusst. Das Verständnis dieser Ursachen und Risikofaktoren ist von entscheidender Bedeutung für die Identifizierung von Risikopersonen und die mögliche Vorbeugung oder wirksamere Behandlung der Krankheit.
Ursachen:
Amyloidose tritt auf, wenn sich fehlgefaltete Proteine, so genannte Amyloidfibrillen, ansammeln und Ablagerungen in verschiedenen Geweben und Organen bilden. Die direkten Ursachen für die Bildung von Amyloidfibrillen können je nach Art der Amyloidose unterschiedlich sein:
Abnorme Proteinproduktion: Bei der systemischen AL-Amyloidose (Leichtketten-Amyloidose) wird die Krankheit durch die abnorme Produktion und Ablagerung von Amyloidfibrillen verursacht, die aus leichten Immunglobulin-Ketten bestehen. Diese leichten Ketten werden von abnormen Plasmazellen, einer Art weißer Blutkörperchen, produziert.
Genetische Mutationen: Mehrere erbliche Formen der Amyloidose werden durch genetische Mutationen verursacht, die zur Produktion anormaler Proteine führen. Bei der familiären Transthyretin (TTR)-Amyloidose beispielsweise führen Mutationen im TTR-Gen zur Produktion von fehlgefalteten Transthyretin-Proteinen, die Amyloidablagerungen bilden.
Chronisch entzündliche Erkrankungen: Bei der sekundären systemischen Amyloidose lösen chronische Entzündungskrankheiten wie rheumatoide Arthritis oder entzündliche Darmerkrankungen die Produktion von Proteinen der akuten Phase aus, die sich als Amyloidfibrillen ablagern können.
Biologisch gesehen verändern die fehlgefalteten Proteine ihre Konformation und nehmen eine Beta-Faltblattstruktur an, die ihre Aggregation zu Amyloidfibrillen fördert. Diese Fibrillen können sich dann in Organen ablagern und deren normale Struktur und Funktion stören, was zu den charakteristischen Symptomen der Amyloidose führt.
Risikofaktoren:
Zwar kann jeder Mensch an Amyloidose erkranken, doch erhöhen bestimmte Risikofaktoren die Wahrscheinlichkeit, an der Krankheit zu erkranken. Zu diesen Risikofaktoren gehören:
Alter: Die Amyloidose wird häufiger bei älteren Menschen beobachtet, wobei das Risiko mit zunehmendem Alter steigt.
Genetische Veranlagung: Bestimmte genetische Mutationen, die in der Familie vererbt werden, können das Risiko erhöhen, an einer erblichen Form der Amyloidose zu erkranken.
Chronische Entzündungskrankheiten: Personen mit chronisch entzündlichen Erkrankungen wie rheumatoider Arthritis, Tuberkulose oder entzündlichen Darmerkrankungen haben ein erhöhtes Risiko für eine sekundäre systemische Amyloidose.
Geschlecht: Einige Arten von Amyloidose, wie die ATTR-Amyloidose, treten bei Männern häufiger auf als bei Frauen.
Dialysebehandlung: Personen, die eine Langzeit-Hämodialyse erhalten, können ein Risiko für die Entwicklung einer Beta-2-Mikroglobulin-assoziierten Amyloidose haben.
Ethnische Zugehörigkeit: Bestimmte ethnische Gruppen können ein erhöhtes Risiko für bestimmte Arten von Amyloidose haben. ATTR-Val30Met-Mutationen treten beispielsweise häufiger bei Personen portugiesischer, schwedischer und japanischer Abstammung auf.
Es ist wichtig zu wissen, dass diese Risikofaktoren zwar die Wahrscheinlichkeit erhöhen, an Amyloidose zu erkranken, dass aber nicht jeder, der diese Risikofaktoren aufweist, zwangsläufig auch erkrankt. Außerdem können auch Personen ohne diese Risikofaktoren an Amyloidose erkranken.
Durch das Verständnis der zugrundeliegenden Ursachen und die Identifizierung von Personen mit Risikofaktoren können Angehörige der Gesundheitsberufe besser in der Lage sein, Amyloidose effektiv zu diagnostizieren und zu behandeln, und gleichzeitig Strategien zur Prävention in Hochrisikogruppen erforschen.
Krankheitsverlauf und Prognose
Amyloidose ist eine komplexe Krankheit mit unterschiedlichen klinischen Erscheinungsbildern und Krankheitsverlaufsraten. Das Verständnis des Krankheitsverlaufs und die Kenntnis der Prognose können helfen, Behandlungsentscheidungen zu treffen und Patienten und ihren Familien wichtige Informationen über die möglichen Folgen zu geben.
Krankheitsverlauf:
Der Verlauf der Amyloidose kann je nach Art, zugrunde liegender Ursache und individuellen Patientenmerkmalen variieren. Es lassen sich jedoch einige allgemeine Muster beobachten:
Frühe Stadien: In den frühen Stadien kann die Amyloidose asymptomatisch sein oder mit unspezifischen Symptomen einhergehen, was die Diagnose erschwert. Mit dem Fortschreiten der Krankheit können die Symptome ausgeprägter und die Organbeteiligung deutlicher werden.
Organbeteiligung: Amyloidablagerungen können mehrere Organe betreffen, darunter das Herz, die Nieren, die Leber, den Magen-Darm-Trakt, die Nerven und andere. Welche Organe im Einzelnen betroffen sind, hängt von der Art der Amyloidose ab. Das Fortschreiten der Organbeteiligung kann zu einer fortschreitenden Organfunktionsstörung und, wenn sie unbehandelt bleibt, zu potenziell lebensbedrohlichen Komplikationen führen.
Stadieneinteilung der Krankheit: Die Stadieneinteilung der Amyloidose basiert auf dem Ausmaß der Organbeteiligung und dient als Orientierungshilfe für Behandlungsentscheidungen. Es gibt verschiedene Stadieneinteilungen, z. B. das Mayo-Staging-System für AL-Amyloidose und die Amyloidose Organ Response Criteria (ein Konsens für systemische Amyloidose). Diese Stadieneinteilung berücksichtigt Faktoren wie Organfunktionen, Biomarker und bildgebende Befunde, um die Krankheit in Stadien einzuteilen.
Zeitleiste des Krankheitsverlaufs: Der zeitliche Ablauf des Fortschreitens der Amyloidose kann von Person zu Person sehr unterschiedlich sein. Einige Formen der Krankheit, wie z. B. die AL-Amyloidose, können innerhalb von Monaten bis wenigen Jahren rasch fortschreiten, während andere Formen, wie die erbliche ATTR-Amyloidose, einen langsameren Verlauf über mehrere Jahre oder sogar Jahrzehnte aufweisen können.
Prognose:
Die Prognose der Amyloidose hängt von verschiedenen Faktoren ab, u. a. von der Art der Amyloidose, den betroffenen Organen, dem Ausmaß der Organfunktionsstörung und dem Ansprechen auf die Behandlung. Die Prognose kann von relativ günstig bis schlecht reichen:
AL-Amyloidose:
Die AL-Amyloidose ist mit einer schlechteren Prognose verbunden als andere Formen. Die Prognose hängt von Faktoren wie der Beteiligung des Herzens, der Nierenfunktion, dem Leistungsstatus und dem Ansprechen auf die Behandlung ab. Mit einer angemessenen Behandlung, einschließlich Chemotherapie und gezielter Therapien, haben sich die Überlebensraten in den letzten Jahren deutlich verbessert, insbesondere bei Patienten mit begrenzter Organbeteiligung und günstigem Ansprechen auf die Behandlung.
Hereditäre ATTR-Amyloidose:
Die Prognose der hereditären ATTR-Amyloidose variiert je nach spezifischer genetischer Mutation, Alter des Ausbruchs und betroffenen Organen. Bei einigen Personen schreitet die Krankheit langsam voran und verläuft über viele Jahre hinweg relativ stabil. In anderen Fällen kann ein schnelles Fortschreiten der Krankheit zu erheblichen Funktionsstörungen der Organe und einer reduzierten Lebenserwartung führen. Die Verfügbarkeit krankheitsmodifizierender Therapien wie TTR-Stabilisatoren und RNA-Interferenz (RNAi)-Therapien hat die Ergebnisse für bestimmte genetische Subtypen verbessert.
Andere Typen:
Die Prognose für andere Arten von Amyloidose, wie sekundäre systemische Amyloidose oder lokalisierte Formen, hängt von der zugrunde liegenden Ursache und dem Grad der Organbeteiligung ab. Die Behandlung der Grunderkrankung und die Beherrschung der Organdysfunktion können zu einer günstigeren Prognose beitragen.
Es ist wichtig zu beachten, dass die Prognose von Person zu Person unterschiedlich sein kann, und die hier gegebenen Informationen sind ein allgemeiner Überblick. Jeder Fall von Amyloidose ist einzigartig, und individuelle Faktoren des Patienten spielen eine wichtige Rolle bei der Bestimmung der Prognose.
Prävention
Auch wenn es nicht möglich ist, allen Arten von Amyloidose vorzubeugen, so gibt es doch Maßnahmen, die der Einzelne ergreifen kann, um sein Risiko zu verringern und die Entwicklung der Krankheit möglicherweise zu verzögern oder zu minimieren. Präventionsstrategien zielen darauf ab, die zugrundeliegenden Ursachen zu bekämpfen, Risikofaktoren zu beherrschen und die allgemeine Gesundheit und das Wohlbefinden zu fördern.
Genetische Beratung und Tests: Für Personen mit einer familiären Vorgeschichte von erblicher Amyloidose spielen genetische Beratung und Tests eine entscheidende Rolle. Die Identifizierung von genetischen Mutationen, die mit erblichen Formen der Amyloidose in Verbindung gebracht werden, ermöglicht proaktive Maßnahmen, einschließlich engmaschiger Überwachung, frühzeitiger Intervention und Gesprächen zur Familienplanung.
Behandlung der zugrunde liegenden Erkrankungen: Bei sekundärer systemischer Amyloidose ist die Behandlung der zugrundeliegenden chronischen Entzündungszustände von entscheidender Bedeutung. Eine rechtzeitige Diagnose, eine angemessene Behandlung und eine regelmäßige Nachsorge können dazu beitragen, das Risiko einer Amyloidose zu verringern oder ihr Fortschreiten zu verzögern.
Immunisierung und Infektionskontrolle: Bestimmte Formen der Amyloidose, wie die reaktive systemische Amyloidose, können aus chronischen Infektionen wie Tuberkulose oder chronischer Osteomyelitis entstehen. Vorbeugende Maßnahmen wie Impfungen, angemessene Antibiotikaeinnahme und Infektionskontrolle können dazu beitragen, das Risiko einer infektionsbedingten Amyloidose zu minimieren.
Änderungen der Lebensweise: Eine gesunde Lebensweise kann zum allgemeinen Wohlbefinden beitragen und das Risiko der Entwicklung einer Amyloidose verringern. Zu den Strategien gehören:
Ausgewogene Ernährung: Eine ausgewogene Ernährung, die reich an Obst, Gemüse, Vollkornprodukten und mageren Proteinen ist, kann die allgemeine Gesundheit fördern und das Risiko der Entwicklung chronischer Krankheiten, die zu Amyloidose führen können, verringern.
Regelmäßige Bewegung: Regelmäßige körperliche Betätigung kann helfen, ein gesundes Gewicht zu halten, die kardiovaskuläre Gesundheit zu fördern und die allgemeine Immunfunktion zu verbessern.
Raucherentwöhnung: Die Aufgabe des Rauchens ist von entscheidender Bedeutung, da Rauchen mit einem erhöhten Risiko für die Entwicklung bestimmter Arten von Amyloidose, einschließlich AL-Amyloidose, in Verbindung gebracht wird.
Mäßiger Alkoholkonsum: Es ist ratsam, den Alkoholkonsum einzuschränken oder übermäßigen Alkoholgenuss zu vermeiden, da chronisch starker Alkoholkonsum zur Entwicklung einer leberbedingten Amyloidose beitragen kann.
Überprüfung der Medikation: Eine regelmäßige Überprüfung der Medikamente durch medizinisches Fachpersonal kann dazu beitragen, mögliche medikamentöse Ursachen der Amyloidose oder Wechselwirkungen mit anderen Medikamenten, die das Risiko erhöhen können, zu erkennen. Wenn bestimmte Medikamente mit einem erhöhten Amyloidoserisiko in Verbindung gebracht werden, können alternative Behandlungen in Betracht gezogen werden.
Es ist wichtig zu wissen, dass nicht alle Arten von Amyloidose vollständig verhindert werden können, vor allem nicht solche mit genetischen oder unbekannten Ursachen. Durch die Umsetzung präventiver Strategien kann der Einzelne jedoch sein Risiko verringern, das Fortschreiten der Krankheit verzögern und die allgemeinen Gesundheitsergebnisse verbessern.
Es wird empfohlen, sich von medizinischem Fachpersonal beraten zu lassen, um auf der Grundlage der spezifischen Risikofaktoren, der Krankengeschichte und des familiären Hintergrunds eine individuelle Beratung über Präventionsmaßnahmen zu erhalten.
Zusammenfassung
Bei der Amyloidose handelt es sich um eine komplexe Gruppe von Krankheiten, die durch eine abnorme Ansammlung fehlgefalteter Proteine, so genannter Amyloidfibrillen, in verschiedenen Organen und Geweben gekennzeichnet sind. Je nach Art der Erkrankung und den betroffenen Organen kann sie sich unterschiedlich darstellen. Die Diagnose der Amyloidose erfordert eine umfassende Untersuchung, einschließlich klinischer Untersuchung, Labortests und bildgebender Verfahren. Die Behandlungsmöglichkeiten hängen von der Art und dem Ausmaß der Krankheit ab und können Chemotherapie, gezielte Therapien, Organtransplantation oder unterstützende Pflege umfassen.
Zu den Präventivmaßnahmen gehören genetische Beratung und Tests, die Behandlung von Grunderkrankungen, eine gesunde Lebensweise und Impfungen. Zwar lassen sich nicht alle Formen der Amyloidose vollständig verhindern, doch können proaktive Strategien dazu beitragen, das Risiko zu mindern und die Ergebnisse zu verbessern. Eine frühzeitige Erkennung und eine multidisziplinäre Betreuung sind unerlässlich. Wenn Sie sich Gedanken über Amyloidose machen, sollten Sie sich an einen Arzt wenden, um sich beraten und individuell behandeln zu lassen.