Beschreibung
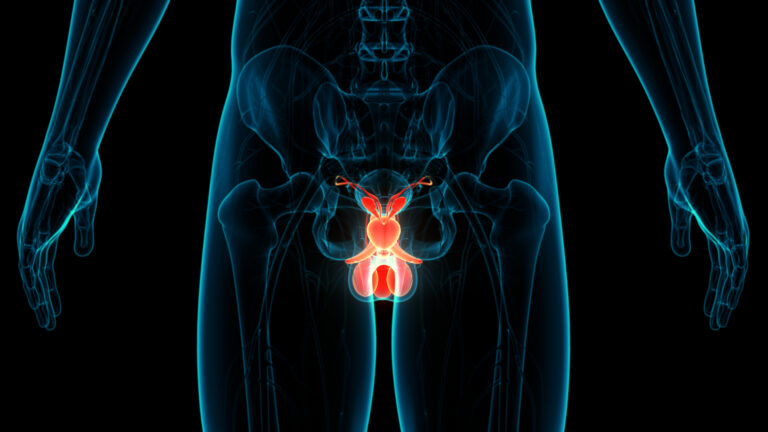
Bösartige Neubildungen des Penis, auch als Peniskarzinom bezeichnet, sind eine Art von bösartigen Tumoren, die im Gewebe des Penis auftreten können. Sie können von der Haut, den Blutgefäßen oder anderen Strukturen im Penis ausgehen. Die Symptome von Peniskarzinomen können unterschiedlich sein, umfassen jedoch möglicherweise Veränderungen der Penishaut, wie z. B. Knoten, Wunden oder Geschwüre, sowie Schmerzen, Blutungen oder Ausfluss aus dem Penis.
Peniskarzinome sind relativ selten und machen weniger als 1 % aller Krebserkrankungen bei Männern aus. Es wurde jedoch berichtet, dass sie in bestimmten Teilen der Welt häufiger auftreten, insbesondere in Entwicklungsländern mit eingeschränktem Zugang zur Gesundheitsversorgung und schlechten Hygienepraktiken. Die Geschichte des Peniskarzinoms reicht mehrere Jahrhunderte zurück, wobei Fälle in alten ägyptischen, griechischen und römischen Texten dokumentiert sind.
Unbehandelt kann sich ein Peniskarzinom auf benachbarte Gewebe und Organe wie die Lymphknoten, die Blase oder die Harnröhre ausbreiten. Es kann auch zu Metastasen an entfernten Stellen im Körper kommen, was zu fortgeschritteneren Stadien der Erkrankung und potenziell lebensbedrohlichen Komplikationen führt.
Die Diagnose von Peniskarzinomen umfasst in der Regel eine körperliche Untersuchung, einschließlich einer gründlichen Untersuchung des Penis und der nahe gelegenen Lymphknoten. Es können Biopsien, bildgebende Untersuchungen und andere Tests durchgeführt werden, um die Diagnose zu bestätigen und das Stadium des Krebses zu bestimmen. Zu den Behandlungsmöglichkeiten für Peniskarzinome können Operationen, Strahlentherapie, Chemotherapie oder eine Kombination dieser Ansätze gehören.
Die genauen Ursachen von Peniskarzinomen sind nicht vollständig geklärt, es wurden jedoch mehrere Risikofaktoren identifiziert. Dazu gehören mangelnde Hygiene, Phimose (ein Zustand, bei dem die Vorhaut nicht vom Peniskopf zurückgezogen werden kann), Rauchen, Infektionen mit dem humanen Papillomvirus (HPV), eine Vorgeschichte sexuell übertragbarer Infektionen, das Alter und eine familiäre Vorgeschichte von Peniskarzinom.
Zur Vorbeugung von Peniskarzinomen gehört eine gute Hygiene, wie z. B. die regelmäßige Reinigung von Penis und Vorhaut, und bei Veränderungen oder Anomalien sollte umgehend ein Arzt aufgesucht werden. Sichere Sexualpraktiken, einschließlich der Verwendung von Kondomen und der Impfung gegen HPV, können ebenfalls dazu beitragen, das Risiko von Peniskarzinom zu verringern.
Was ist der Penis?
Der Penis ist ein äußeres männliches Fortpflanzungsorgan, das sowohl der Sexualität als auch der Harnausscheidung dient. Er besteht aus mehreren Komponenten, darunter der Schaft, die Eichel (Spitze), die Vorhaut (Präputium) und die Harnröhre (Kanal für Urin und Sperma). Der Schaft besteht aus drei Schichten erektiler Gewebe, die sich bei sexueller Erregung mit Blut füllen können, was zu einer Erektion führt. Die Eichel ist empfindlich und enthält zahlreiche Nervenenden, was sie zu einer wichtigen erogenen Zone macht. Die Vorhaut bedeckt und schützt die Eichel bei Männern, die nicht beschnitten sind.
Die Haut des Penis ähnelt der Haut an anderen Körperteilen, kann sich jedoch in ihrer Anfälligkeit für bestimmte Erkrankungen, wie z. B. Peniskarzinome, unterscheiden. Bösartige Neubildungen des Penis können aus verschiedenen Zelltypen entstehen, darunter Hautzellen, Blutgefäße oder andere Strukturen im Penis. Diese Tumore können entstehen, wenn die normalen Prozesse des Zellwachstums und der Zellteilung gestört sind, was zu einer unkontrollierten Vermehrung von Zellen führt. Dieses abnormale Wachstum kann zur Bildung einer Masse oder eines Knotens führen, der gutartig (nicht krebsartig) oder bösartig (krebsartig) sein kann.
Die Entwicklung eines bösartigen Tumors im Penis kann mehrere genetische Mutationen und Veränderungen in den zellulären Signalwegen beinhalten, die das Zellwachstum, die Differenzierung und die Apoptose (Zelltod) regulieren. Diese Veränderungen können dazu führen, dass sich Zellen unkontrolliert teilen und vermehren und einen Tumor bilden. Der Tumor kann in benachbarte Gewebe eindringen und sich möglicherweise auf entfernte Stellen im Körper ausbreiten, was zu fortgeschritteneren Krebsstadien führt.
Arten und Symptome
Bösartige Neubildungen des Penis können sich auf unterschiedliche Weise manifestieren, wobei jede Form ihre eigenen charakteristischen Merkmale und Symptome aufweist. Für eine frühzeitige Erkennung und angemessene Behandlung ist es wichtig, die verschiedenen Arten von Peniskarzinomen und die damit verbundenen Symptome zu kennen:
Plattenepithelkarzinom:
Dies ist die häufigste Form von Peniskarzinom und macht über 95 % der Fälle aus. Es entsteht aus den dünnen, flachen Zellen, aus denen die Haut und die Auskleidung des Penis bestehen. Ein Plattenepithelkarzinom kann sich durch Veränderungen der Penishaut äußern, wie Verdickung, Rötung oder Geschwüre. Es kann zur Bildung eines Klumpens oder einer Wunde kommen, die nicht heilt, und in fortgeschrittenen Fällen können Schmerzen, Blutungen und Ausfluss aus dem betroffenen Bereich auftreten. Ein Plattenepithelkarzinom kann sich auch auf benachbarte Lymphknoten oder andere Organe ausbreiten und zu weiteren Komplikationen führen.
Basalzellkarzinom:
Dies ist eine weniger aggressive Art von Peniskarzinom, das von den Basalzellen der Haut ausgeht. Es wächst in der Regel langsamer und kann als erhabene Beule oder Läsion auf der Haut des Penis auftreten, die perlmuttartig oder wachsartig aussieht. Das Basalzellkarzinom ist in der Regel nicht mit einer Lymphknotenbeteiligung oder einer Fernausbreitung verbunden, kann aber dennoch lokale Symptome und Komplikationen verursachen, wenn es unbehandelt bleibt.
Melanom:
Dies ist eine weniger häufige, aber aggressivere Art von Peniskarzinom, der von den pigmentproduzierenden Zellen, den sogenannten Melanozyten, ausgeht. Ein Melanom kann sich als unregelmäßig geformte, dunkel gefärbte Läsion auf der Haut des Penis präsentieren. Es besteht ein höheres Risiko, dass es sich auf andere Körperteile ausbreitet, einschließlich der Lymphknoten und entfernter Organe, was die Behandlung dieser Art von Peniskarzinom erschwert.
Adenokarzinom:
Dies ist eine weitere, weniger häufige Art von Peniskarzinom, der von den Drüsenzellen des Penis ausgeht. Er kann sich als Knoten oder Masse im Drüsengewebe des Penis manifestieren, und die Symptome können je nach Lage und Größe des Tumors variieren. Das Adenokarzinom kann sich auch auf benachbarte Lymphknoten und andere Organe ausbreiten, was zu weiteren Komplikationen führt.
Psychologische Komplikationen:
Zusätzlich zu den körperlichen Symptomen kann Peniskarzinom auch psychische und soziale Komplikationen mit sich bringen. Die Diagnose und Behandlung von Peniskarzinom kann die sexuelle Funktion, das Körperbild und die Lebensqualität einer Person beeinträchtigen. Die Bewältigung der emotionalen und sozialen Herausforderungen im Zusammenhang mit Peniskarzinom kann die Unterstützung von medizinischem Fachpersonal, Beratern und Angehörigen erfordern.
Ein Wort zu präkanzerösen Tumoren des Penis:
Neben bösartigen Neubildungen kann der Penis auch von präkanzerösen Erkrankungen betroffen sein, bei denen es sich um abnormale Veränderungen in den Zellen handelt, die sich möglicherweise zu Krebs entwickeln. Eine dieser Erkrankungen ist das Morbus Bowen, eine Art von Plattenepithelkarzinom in situ, bei dem die abnormalen Zellen auf die Oberfläche der Penishaut beschränkt sind, ohne in tiefere Gewebe einzudringen. Bowen-Krankheit kann sich als rote, schuppige Flecken oder Plaques auf der Haut des Penis äußern und unbehandelt zu einem invasiven Plattenepithelkarzinom fortschreiten.
Eine weitere Präkanzerose des Penis ist die Erythroplasie von Queyrat, die ebenfalls eine Art von Plattenepithelkarzinom in situ ist und die Haut der Eichel (des Peniskopfes) betrifft. Sie zeigt sich typischerweise als roter, samtiger Fleck auf der Eichel und kann sich zu einem invasiven Plattenepithelkarzinom entwickeln, wenn sie nicht umgehend behandelt wird.
Es ist wichtig, diese präkanzerösen Erkrankungen zu kennen und bei Veränderungen der Penishaut einen Arzt aufzusuchen. Durch Früherkennung und angemessene Behandlung kann die Entwicklung von invasivem Krebs verhindert und die Heilungschancen verbessert werden.
Untersuchung und Diagnose
Eine frühzeitige und genaue Diagnose von bösartigen Neubildungen des Penis ist für eine wirksame Behandlung und Versorgung von entscheidender Bedeutung. Die Diagnostik umfasst in der Regel eine Kombination aus klinischer Untersuchung, Laboruntersuchungen und bildgebenden Verfahren, um das Vorhandensein, die Lage und das Ausmaß des Tumors zu bestimmen.
Klinische Untersuchung:
Der erste Schritt bei der Diagnose von bösartigen Tumoren des Penis ist eine gründliche klinische Untersuchung, die eine detaillierte Anamnese und eine körperliche Untersuchung umfasst. Die Anamnese kann Fragen zu Symptomen, Risikofaktoren und früheren Erkrankungen umfassen. Die körperliche Untersuchung kann eine Sichtprüfung des Penis umfassen, bei der auf sichtbare Anomalien wie Knoten, Geschwüre oder Veränderungen der Hautfarbe oder -struktur geachtet wird. Die Untersuchung kann auch eine Abtastung umfassen, um die Größe, Form und Konsistenz verdächtiger Bereiche zu beurteilen.
Labortests und Bildgebung:
Laboruntersuchungen und bildgebende Verfahren sind wichtige Instrumente bei der Diagnose von bösartigen Neubildungen des Penis. Zu den relevanten Laboruntersuchungen und bildgebenden Verfahren können gehören:
- Biopsie: Eine Biopsie ist der definitive diagnostische Test zur Bestätigung des Vorhandenseins von Krebszellen im Penis. Dabei wird eine kleine Gewebeprobe aus dem verdächtigen Bereich entnommen und unter dem Mikroskop untersucht, um festzustellen, ob Krebszellen vorhanden sind.
- Blutuntersuchungen: Blutuntersuchungen können durchgeführt werden, um den allgemeinen Gesundheitszustand, die Leber- und Nierenfunktion sowie Tumormarker zu beurteilen, die auf das Vorhandensein von Krebs hinweisen können.
- Ultraschall: Beim Ultraschall werden mithilfe von Schallwellen Bilder der inneren Strukturen des Penis erstellt, z. B. Größe, Lage und Eigenschaften des Tumors. Außerdem kann mithilfe des Ultraschalls festgestellt werden, ob sich der Tumor auf benachbarte Lymphknoten oder andere Strukturen ausgebreitet hat.
- Magnetresonanztomographie (MRT): Bei der MRT werden mithilfe starker Magnete und Radiowellen detaillierte Bilder des Penis und des umliegenden Gewebes erstellt. Sie kann genauere Informationen über Größe, Lage und Ausdehnung des Tumors liefern und die Beteiligung benachbarter Strukturen beurteilen.
- Computertomographie (CT): Bei der Computertomographie werden mithilfe von Röntgenstrahlen Querschnittsbilder des Penis und der umliegenden Strukturen erstellt. Sie kann detaillierte Informationen über die Größe, Lage und Ausbreitung des Tumors auf benachbarte Lymphknoten oder andere Organe liefern.
- Röntgenaufnahme des Brustkorbs: Eine Röntgenaufnahme des Brustkorbs kann durchgeführt werden, um nach Anzeichen von Metastasen oder einer Ausbreitung des Tumors auf die Lunge zu suchen.
Die Ergebnisse dieser diagnostischen Tests helfen dabei, das Stadium, den Grad und das Ausmaß des Tumors zu bestimmen, was für die Planung des geeigneten Behandlungsansatzes von entscheidender Bedeutung ist.
Therapie und Behandlungen
Das primäre Ziel der Behandlung von bösartigen Neubildungen des Penis besteht darin, den Tumor zu beseitigen oder zu kontrollieren und dabei die funktionellen und kosmetischen Ergebnisse für den Patienten zu maximieren. Der Behandlungsansatz kann je nach Stadium, Grad und Lage des Tumors sowie dem allgemeinen Gesundheitszustand und den Vorlieben des Patienten variieren.
Chirurgie: Eine Operation ist eine gängige Behandlungsoption bei bösartigen Neubildungen des Penis. Art und Umfang des Eingriffs hängen von Größe, Lage und Stadium des Tumors ab. Zu den chirurgischen Optionen gehören:
- Partielle Penektomie: Bei einem kleinen, lokal begrenzten Tumor kann eine partielle Penektomie durchgeführt werden, bei der nur der tumortragende Teil des Penis entfernt wird, während so viel gesundes Gewebe wie möglich erhalten bleibt.
- Totale Penektomie: In fortgeschritteneren Fällen, in denen der Tumor sich ausgebreitet hat oder den gesamten Penis betrifft, kann eine totale Penektomie erforderlich sein, bei der der gesamte Penis entfernt wird.
- Lymphknotendissektion: Wenn es Anzeichen für eine Lymphknotenbeteiligung gibt, kann eine Lymphknotendissektion durchgeführt werden, um die betroffenen Lymphknoten zu entfernen.
- Rekonstruktive Chirurgie: Nach der Penisamputation kann eine rekonstruktive Operation durchgeführt werden, um das Aussehen und die Funktion des Penis wiederherzustellen. Zu den Techniken können Hauttransplantationen, Lappenplastiken oder Prothesen gehören.
Strahlentherapie: Bei der Strahlentherapie werden hochenergetische Strahlen eingesetzt, um Krebszellen gezielt zu zerstören. Sie kann als primäre Behandlung oder in Kombination mit einer Operation eingesetzt werden, je nach Stadium und Lage des Tumors. Die Strahlentherapie kann extern mit einem Gerät durchgeführt werden, das die Strahlen auf den Tumor richtet (externe Strahlentherapie), oder intern, indem radioaktives Material in der Nähe oder im Tumor platziert wird (Brachytherapie). Die Strahlentherapie kann auch zur Linderung von Symptomen in fortgeschrittenen Fällen oder als adjuvante Therapie nach einer Operation eingesetzt werden, um verbleibende Krebszellen zu zerstören.
Chemotherapie: Bei der Chemotherapie werden Medikamente eingesetzt, um Krebszellen im gesamten Körper zu zerstören. Sie kann in Fällen eingesetzt werden, in denen der Krebs sich über den Penis hinaus ausgebreitet hat oder wenn andere Behandlungen nicht wirksam sind. Die Chemotherapie kann oral oder intravenös verabreicht werden, und die Medikamente können in Zyklen mit dazwischen liegenden Ruhephasen verabreicht werden, damit sich der Körper von den Nebenwirkungen erholen kann.
Gezielte Therapie: Bei der gezielten Therapie werden Medikamente eingesetzt, die speziell auf Krebszellen abzielen und die Signale blockieren, die es ihnen ermöglichen, zu wachsen und sich zu teilen. Sie kann in Fällen eingesetzt werden, in denen der Krebs spezifische genetische Mutationen aufweist oder bestimmte Proteine überexprimiert. Die gezielte Therapie kann oral oder intravenös verabreicht werden.
Immuntherapie: Bei der Immuntherapie werden Medikamente eingesetzt, die dem Immunsystem dabei helfen, Krebszellen zu erkennen und anzugreifen. Sie kann bei fortgeschrittenem Krebs oder als adjuvante Therapie nach anderen Behandlungen eingesetzt werden. Die Immuntherapie kann oral oder intravenös verabreicht werden.
Nachsorge und Überwachung: Nach der Behandlung sind regelmäßige Nachsorgeuntersuchungen und Kontrollen wichtig, um ein Wiederauftreten oder Nebenwirkungen der Behandlung zu erkennen. Dies kann körperliche Untersuchungen, bildgebende Verfahren, Blutuntersuchungen und andere relevante Untersuchungen umfassen. Die Häufigkeit und Dauer der Nachsorgeuntersuchungen kann je nach Stadium und Art des Tumors sowie dem allgemeinen Gesundheitszustand des Patienten variieren.
Ursachen und Risikofaktoren
Die genauen Ursachen für bösartige Neubildungen des Penis sind nicht bekannt, aber Forschungsergebnisse deuten darauf hin, dass eine Kombination aus genetischen, umweltbedingten und lebensstilbezogenen Faktoren zu ihrer Entstehung beitragen kann. In diesem Abschnitt werden die bekannten Risikofaktoren für bösartige Neubildungen des Penis besprochen:
Alter: Ein höheres Alter ist ein Risikofaktor für die Entwicklung von bösartigen Neubildungen des Penis, wobei die Mehrzahl der Fälle bei Männern über 60 Jahren auftritt.
Humane Papillomviren (HPV): Eine Infektion mit HPV ist ein bedeutender Risikofaktor für Peniskarzinome. Bestimmte HPV-Typen, insbesondere die Typen 16 und 18, werden mit der Entwicklung von Peniskarzinom in Verbindung gebracht. HPV wird durch sexuellen Kontakt übertragen, und das Risiko einer HPV-Infektion steigt, wenn man mehrere Sexualpartner hat oder ungeschützten Geschlechtsverkehr hat.
Fehlende Beschneidung: Bei unbeschnittenen Männern ist das Risiko, an Peniskarzinom zu erkranken, höher als bei beschnittenen Männern. Es wird angenommen, dass die Ansammlung von Smegma (eine Substanz, die sich unter der Vorhaut ansammeln kann) und das erhöhte Risiko einer HPV-Infektion bei unbeschnittenen Männern zu diesem erhöhten Risiko beitragen können.
Schlechte Hygiene: Mangelnde Körperpflege, einschließlich unzureichender Reinigung des Penis, kann das Risiko für die Entwicklung eines Peniskarzinoms erhöhen. Die Ansammlung von Smegma und anderen Ablagerungen unter der Vorhaut kann zu chronischen Entzündungen und Reizungen führen, die das Risiko für krebsartige Veränderungen erhöhen können.
Tabak- und Alkoholkonsum: Der Konsum von Tabak, einschließlich Rauchen und rauchlosen Tabakprodukten, wird mit einem erhöhten Risiko für die Entwicklung von Peniskarzinom in Verbindung gebracht. Auch starker Alkoholkonsum kann das Risiko für Peniskarzimom erhöhen.
Chronische Entzündungen: Bestimmte chronische Entzündungen des Penis, wie z. B. Balanitis xerotica obliterans (BXO) oder Lichen sclerosus, werden mit einem erhöhten Risiko für die Entwicklung von Peniskarzinom in Verbindung gebracht.
Familienanamnese: Wenn in der Familie Peniskarzinome oder andere Krebsarten aufgetreten sind, kann dies das Risiko erhöhen, an Peniskarzinoms zu erkranken.
Andere sexuell übertragbare Infektionen (STIs): Neben HPV wurden auch andere STIs wie Syphilis und HIV-Infektionen mit einem erhöhten Peniskarzinomrisiko in Verbindung gebracht.
Berufs- und umweltbedingte Exposition: Die Exposition gegenüber bestimmten Chemikalien und Substanzen am Arbeitsplatz oder in der Umwelt, wie Arsen oder bestimmte Herbizide, kann das Risiko für die Entwicklung von Peniskarzinom erhöhen.
Es ist wichtig zu wissen, dass das Vorhandensein eines oder mehrerer dieser Risikofaktoren nicht unbedingt bedeutet, dass eine Person an Peniskarzinom erkranken wird. Viele Personen mit einem oder mehreren Risikofaktoren erkranken nicht an der Krankheit, während andere ohne bekannte Risikofaktoren dennoch an Peniskarzinom erkranken können.
Krankheitsverlauf und Prognose
Bösartige Neubildungen des Penis können, wie andere Krebsarten auch, je nach Ausbreitung des Krebses zum Zeitpunkt der Diagnose unterschiedliche Stadien und Prognosen aufweisen. Das Verständnis des Krankheitsverlaufs und der Prognose kann Patienten und ihren Gesundheitsdienstleistern dabei helfen, fundierte Entscheidungen über Behandlungsoptionen zu treffen und geeignete Pflegepläne zu entwickeln.
Krankheitsverlauf:
Bösartige Neubildungen des Penis entwickeln sich in der Regel in den frühen Stadien still und oft ohne erkennbare Symptome. Die Krankheit kann langsam oder schnell fortschreiten, und der Krankheitsverlauf kann von Person zu Person sehr unterschiedlich sein. Das TNM-Stadieneinteilungssystem, das für Tumor, Node und Metastasis steht, wird häufig verwendet, um das Ausmaß und die Ausbreitung von Krebs zu beschreiben:
Stadium 0: Das TNM-Stadium 0, auch als Carcinoma in situ bekannt, bezieht sich auf abnormale Zellen, die nur in der Oberflächenschicht des Penis gefunden werden und nicht in tiefere Gewebe eingedrungen sind. In diesem Stadium gilt der Krebs als nicht-invasiv und hat sich nicht über die Oberflächenschicht des Penis hinaus ausgebreitet.
Stadium I: Peniskarzinom im TNM-Stadium I ist durch Krebszellen gekennzeichnet, die auf den Penis beschränkt sind und sich nicht auf benachbarte Lymphknoten oder entfernte Organe ausgebreitet haben. Der Krebs ist noch auf den Penis beschränkt.
Stadium II: Bei einem Peniskarzinom im TNM-Stadium II hat sich der Krebs auf die benachbarten Lymphknoten ausgebreitet, jedoch noch nicht auf entfernte Organe. Der Krebs kann in benachbarte Gewebe wie die Harnröhre oder den Schwellkörper eingedrungen sein, ist aber immer noch auf den Penis und die benachbarten Lymphknoten beschränkt.
Stadium III: Ein Peniskarzinom im TNM-Stadium III ist durch die Ausbreitung des Krebses auf weiter entfernte Lymphknoten gekennzeichnet, oder der Krebs kann in Blutgefäße oder Nerven eingedrungen sein. Der Krebs kann sich auch auf benachbarte Gewebe oder Organe wie die Harnröhre, den Schwellkörper oder die Prostata ausgebreitet haben.
Stadium IV: Peniskarzinom im TNM-Stadium IV ist das fortgeschrittenste Stadium, in dem sich der Krebs über den Penis hinaus auf entfernte Organe oder Gewebe ausgebreitet hat, wie z. B. die Lymphknoten im Becken, die Leiste oder entfernte Stellen wie Lunge, Leber oder Knochen.
Prognose:
Die Prognose für bösartige Neubildungen des Penis hängt von verschiedenen Faktoren ab, darunter das Stadium bei der Diagnose, die Art und der Grad des Krebses, das Alter und der allgemeine Gesundheitszustand des Patienten sowie das Ansprechen auf die Behandlung. Im Allgemeinen ist die Prognose tendenziell besser, wenn der Krebs in einem früheren Stadium erkannt und behandelt wird.
Stadium 0: Die Prognose für Peniskarzinome im Stadium 0 ist im Allgemeinen ausgezeichnet, mit einer 5-Jahres-Überlebensrate von etwa 90–100 % bei angemessener Behandlung.
Stadium I: Die Prognose für Peniskarzinome im Stadium I ist im Allgemeinen günstig, mit einer 5-Jahres-Überlebensrate von etwa 80–90 % bei angemessener Behandlung.
Stadium II: Die Prognose für Peniskarzinome im Stadium II hängt vom Ausmaß der Ausbreitung und dem Ansprechen auf die Behandlung ab. Bei angemessener Behandlung liegt die 5-Jahres-Überlebensrate bei etwa 60–70 %.
Stadium III: Die Prognose für Peniskarzinome im Stadium III ist im Allgemeinen weniger günstig. Bei angemessener Behandlung liegt die 5-Jahres-Überlebensrate bei etwa 30–40 %.
Stadium IV: Die Prognose für Peniskarzinome im Stadium IV ist im Allgemeinen am ungünstigsten, mit einer 5-Jahres-Überlebensrate von etwa 20–30 % bei angemessener Behandlung.
Es ist wichtig zu beachten, dass die prognostischen Informationen nicht endgültig sind und für jeden Einzelnen variieren können. Die Prognose kann auch durch andere Faktoren beeinflusst werden, wie z. B. das Vorliegen von Begleiterkrankungen, das Ansprechen auf die Behandlung und den allgemeinen Gesundheitszustand des Patienten.
Prävention
Die Prävention ist ein entscheidender Aspekt bei der Behandlung von bösartigen Neubildungen des Penis. Durch die Umsetzung von Präventivmaßnahmen kann das Risiko, an dieser Krankheit zu erkranken, gesenkt und die allgemeine Gesundheit verbessert werden. Derzeit werden verschiedene Ansätze zur Prävention von bösartigen Neubildungen des Penis verfolgt, die von Änderungen des Lebensstils bis hin zu medizinischen Eingriffen reichen. Durch die Umsetzung dieser Präventivmaßnahmen können Einzelpersonen proaktiv ihr Risiko, an bösartigen Neubildungen des Penis zu erkranken, senken und ihre allgemeine Gesundheit verbessern.
Sichere Sexualpraktiken: Sichere Sexualpraktiken, wie die Verwendung von Kondomen beim Geschlechtsverkehr, können dazu beitragen, die Übertragung sexuell übertragbarer Infektionen (STIs), einschließlich des humanen Papillomavirus (HPV), zu verhindern, das ein bedeutender Risikofaktor für Peniskarzinome ist. Die Begrenzung der Anzahl der Sexualpartner und die Vermeidung riskanter sexueller Verhaltensweisen können ebenfalls das Risiko der Entwicklung von bösartigen Tumoren des Penis verringern.
HPV-Impfung: Eine Impfung gegen HPV kann das Risiko, an Peniskarzinom zu erkranken, erheblich senken. HPV-Impfungen werden für Jungen und Mädchen im Alter von 9 bis 12 Jahren empfohlen und können bei Männern bis zum Alter von 26 Jahren und bei Frauen bis zum Alter von 45 Jahren verabreicht werden. Eine Impfung gegen HPV kann nicht nur Peniskarzinome, sondern auch andere mit HPV in Verbindung stehende Krebsarten wie Gebärmutterhals-, Anal- und Mundrachenkrebs verhindern.
Persönliche Hygiene: Durch eine gute persönliche Hygiene, einschließlich der regelmäßigen Reinigung des Genitalbereichs mit milder Seife und Wasser, kann das Risiko, an Peniskarzinom zu erkranken, gesenkt werden. Bei unbeschnittenen Männern ist die gründliche Reinigung der Vorhaut besonders wichtig, um die Bildung von Smegma zu verhindern, das das Risiko für Peniskarzinom erhöhen kann.
Raucherentwöhnung: Eine weitere wichtige vorbeugende Maßnahme zur Verringerung des Peniskarzinomrisikos ist die Raucherentwöhnung. Rauchen wird mit einem erhöhten Peniskarzinomrisiko in Verbindung gebracht, und eine Raucherentwöhnung kann dieses Risiko erheblich senken. Die Unterstützung durch medizinisches Fachpersonal, wie z. B. Berater oder Selbsthilfegruppen, kann bei der Raucherentwöhnung hilfreich sein.
Regelmäßige medizinische Untersuchungen: Regelmäßige medizinische Untersuchungen, einschließlich routinemäßiger körperlicher Untersuchungen und Screenings, können bei der Früherkennung von Anomalien oder präkanzerösen Läsionen am Penis helfen. Eine frühzeitige Erkennung kann eine rechtzeitige Intervention und Behandlung ermöglichen und das Risiko verringern, dass bösartige Neubildungen am Penis fortschreiten und ein fortgeschrittenes Stadium erreichen.
Beschneidung: Die Beschneidung, d. h. die Entfernung der Vorhaut des Penis, wird mit einem verringerten Risiko für Peniskarzinome in Verbindung gebracht. Durch eine Beschneidung kann die Ansammlung von Smegma reduziert, das Infektionsrisiko gesenkt und die Entstehung von Peniskarzinom verhindert werden.
Gesunder Lebensstil: Ein gesunder Lebensstil, der eine ausgewogene Ernährung, regelmäßige körperliche Aktivität und Stressbewältigung umfasst, kann sich positiv auf die allgemeine Gesundheit und das Wohlbefinden auswirken. Ein gesunder Lebensstil kann das Immunsystem stärken, das Risiko chronischer Krankheiten, einschließlich bösartiger Neubildungen des Penis, verringern und die allgemeinen Gesundheitsergebnisse verbessern.
Aufklärung und Sensibilisierung: Sich über die Risikofaktoren, Symptome und Präventionsmaßnahmen von Peniskarzinomen zu informieren, kann dazu beitragen, das Bewusstsein zu schärfen und die Früherkennung und Prävention zu fördern. Die Teilnahme an kommunalen Gesundheitsprogrammen, die Beteiligung an Gesundheitskampagnen und die Verbreitung von Informationen zur Prävention von Peniskarzinomen können zu einer gesünderen Gemeinschaft beitragen und die Belastung durch diese Krankheit verringern.
Zusammenfassung
Bösartige Neubildungen des Penis sind eine seltene, aber schwerwiegende Erkrankung, die eine rechtzeitige Diagnose und angemessene Behandlung erfordert. Das Verständnis der Risikofaktoren, das Erkennen der Anzeichen und Symptome und die rechtzeitige Inanspruchnahme medizinischer Hilfe können die Prognose erheblich beeinflussen. Zu den Behandlungsmöglichkeiten gehören je nach Stadium und Ausmaß der Erkrankung eine Operation, Strahlentherapie, Chemotherapie und eine zielgerichtete Therapie. Durch die Umsetzung von Präventivmaßnahmen wie sicheren Sexualpraktiken, HPV-Impfung, persönlicher Hygiene, Raucherentwöhnung, regelmäßigen medizinischen Untersuchungen, Beschneidung, einer gesunden Lebensweise sowie Aufklärung und Sensibilisierung kann das Risiko, an einem Peniskarzinom zu erkranken, gesenkt werden. Es ist wichtig, eng mit medizinischen Fachkräften zusammenzuarbeiten, sich zu informieren und Maßnahmen zur Früherkennung und Prävention zu ergreifen.