Beschreibung
Unter bösartigen Neubildungen der männlichen Geschlechtsorgane versteht man abnormes Zellwachstum im Penis, in der Prostata und in den Hoden, das sich auf andere Körperteile ausbreiten kann. Diese Tumore können gutartig (nicht bösartig) oder bösartig (bösartig) sein und je nach Art und Lage eine Reihe von Symptomen verursachen. Zu den häufigsten Krebsarten der männlichen Genitalorgane gehören Peniskrebs, Prostatakrebs und Hodenkrebs, die jeweils ihre eigenen spezifischen Symptome, Diagnosemöglichkeiten und Behandlungsoptionen aufweisen.
Bösartige Neubildungen der männlichen Geschlechtsorgane sind relativ selten und machen nur einen geringen Prozentsatz aller Krebsfälle bei Männern aus. Sie können jedoch erhebliche Auswirkungen auf die betroffenen Personen und ihre Familien haben. Die Geschichte der Krebserkrankungen der männlichen Geschlechtsorgane reicht bis in die Antike zurück, wobei Beschreibungen der Symptome und Behandlungen in historischen Texten zu finden sind.
Unbehandelt können bösartige Neubildungen der männlichen Genitalorgane zu verschiedenen Komplikationen führen. So können sich beispielsweise Tumore im Penis auf benachbarte Lymphknoten oder andere Körperteile ausbreiten, was zu Metastasen und weiteren Komplikationen führen kann. Prostatakrebs kann Harn- und Sexualprobleme verursachen, während Hodenkrebs zu Unfruchtbarkeit oder hormonellen Ungleichgewichten führen kann.
Die Diagnose von bösartigen Neubildungen der männlichen Genitalorgane umfasst in der Regel eine Kombination aus körperlichen Untersuchungen, bildgebenden Verfahren (wie Ultraschall, MRT oder CT) und Biopsien, um die Art und das Stadium des Krebses zu bestimmen. Zu den Behandlungsmöglichkeiten können je nach Art, Stadium und Lage des Krebses eine Operation, Strahlentherapie, Chemotherapie oder eine zielgerichtete Therapie gehören.
Die genauen Ursachen für Krebserkrankungen der männlichen Genitalorgane sind nicht vollständig geklärt, aber es wurden bestimmte Risikofaktoren identifiziert. Dazu gehören das Alter (mit einem erhöhten Risiko bei älteren Männern), Krebserkrankungen in der Familie, bestimmte genetische Mutationen, die Exposition gegenüber bestimmten Chemikalien oder Toxinen und ungesunde Lebensgewohnheiten wie Rauchen und schlechte Ernährung.
Es ist zwar nicht möglich, alle Fälle von Genitalkrebs bei Männern zu verhindern, aber es gibt Maßnahmen, die ergriffen werden können, um das Risiko zu verringern. Dazu gehört ein gesunder Lebensstil, wie z. B. das Aufgeben des Rauchens, eine ausgewogene Ernährung, körperliche Aktivität und Stressbewältigung.
Was sind die männlichen Genitalorgane?
Die männlichen Geschlechtsorgane sind ein wichtiger Teil des Fortpflanzungssystems und für die Produktion, den Transport und die Abgabe von Spermien zur Befruchtung verantwortlich. Zu den männlichen Geschlechtsorganen gehören Penis, Prostata und Hoden.
Der Penis ist ein äußeres männliches Fortpflanzungsorgan, das sowohl der Sexualität als auch der Harnausscheidung dient. Er besteht aus drei Hauptteilen: der Peniswurzel, dem Penisschaft und der Eichel. Die Peniswurzel ist innen an den Beckenknochen befestigt, während der Penisschaft und die Eichel außen liegen und aus Schwellkörpern bestehen. Bei sexueller Erregung füllen sich die Schwellkörper mit Blut, wodurch der Penis erigiert und Geschlechtsverkehr ermöglicht wird.
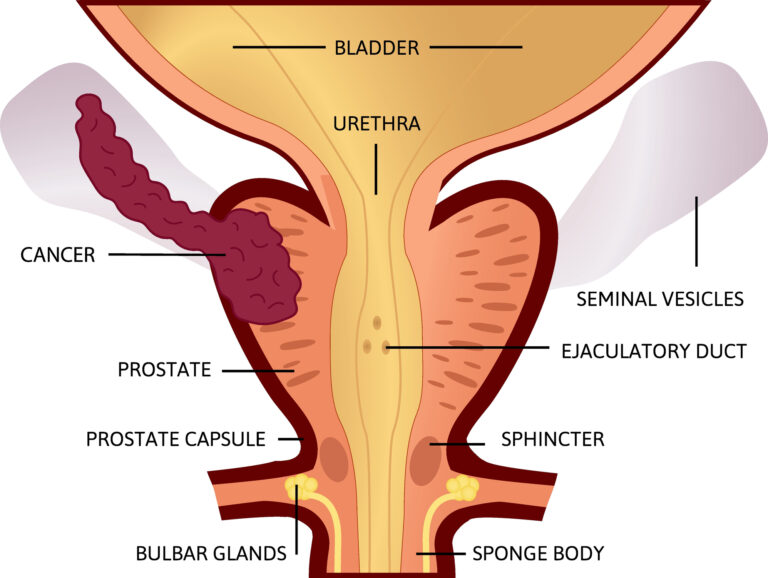
Die Prostata ist eine Drüse, die sich direkt unterhalb der Blase und vor dem Rektum befindet. Sie produziert Samenflüssigkeit, die dazu beiträgt, die Spermien während der Ejakulation zu nähren und zu transportieren. Die Prostata umgibt die Harnröhre, die den Urin aus der Blase und das Sperma aus dem Fortpflanzungssystem aus dem Körper befördert.
Die Hoden sind die männlichen Fortpflanzungsorgane, die für die Produktion von Spermien und Hormonen wie Testosteron verantwortlich sind. Sie befinden sich im Hodensack, einer sackartigen Struktur außerhalb des Körpers, die dabei hilft, die für die Spermienproduktion erforderliche Temperatur zu regulieren.
In jedem dieser Organe können sich Tumore bilden, die ihre normalen Funktionen stören. Die Bildung eines bösartigen Tumors geht mit unkontrolliertem Wachstum und Vermehrung von Zellen einher, was zur Bildung einer Masse oder eines Klumpens führt. Dieses abnormale Wachstum kann in benachbarte Gewebe eindringen und sich über das Lymphsystem oder den Blutkreislauf auf andere Körperteile ausbreiten, was zu Metastasen führt.
Arten und Symptome
In diesem Abschnitt werden wir die verschiedenen Arten von Krebstumoren untersuchen, die die männlichen Geschlechtsorgane befallen können, sowie die damit verbundenen Symptome und Komplikationen. Das Verständnis der verschiedenen Tumorarten und ihrer Symptome ist für die Früherkennung, Diagnose und angemessene Behandlung von entscheidender Bedeutung. Bösartige Neubildungen der männlichen Geschlechtsorgane können je nach betroffenem Organ in verschiedene Typen eingeteilt werden. Zu den häufigsten Typen gehören Peniskrebs, Prostatakrebs und Hodenkrebs.
Peniskarzinom:
Peniskrebs ist eine seltene Krebsart, die in den Zellen des Penis beginnt. Er kann sich durch Symptome wie einen Knoten oder eine Wunde am Penis, Veränderungen der Hautfarbe oder -dicke, anhaltende Schmerzen oder Beschwerden und abnormalen Ausfluss äußern. In fortgeschrittenen Stadien kann er zu Komplikationen wie Schwierigkeiten beim Wasserlassen, Blutungen und Lymphknotenvergrößerungen führen.
Prostatakrebs:
Prostatakrebs ist eine häufige Krebsart, die in der Prostata entsteht. Im Frühstadium verursacht er möglicherweise keine wahrnehmbaren Symptome, kann jedoch im weiteren Verlauf Symptome wie Harnwegsbeschwerden, schwachen oder unterbrochenen Harnfluss, Blut im Sperma, Beschwerden im Beckenbereich und Knochenschmerzen hervorrufen. Zu den Komplikationen von Prostatakrebs können Harninkontinenz, erektile Dysfunktion und die Ausbreitung auf andere Organe gehören.
Hodenkrebs:
Hodenkrebs ist eine relativ seltene, aber aggressive Krebsart, die die Hoden befällt. Er kann sich durch Symptome wie einen Knoten oder eine Schwellung in den Hoden, Hodenschmerzen oder -beschwerden, Veränderungen der Hodengröße oder -form und Knoten oder Schwellungen im Leistenbereich äußern. Zu den Komplikationen bei Hodenkrebs können die Ausbreitung auf benachbarte Lymphknoten, Fruchtbarkeitsprobleme und hormonelle Ungleichgewichte gehören.
Psychische Komplikationen:
Zusätzlich zu den körperlichen Symptomen können bösartige Neubildungen der männlichen Geschlechtsorgane auch emotionale und psychische Auswirkungen haben, wie z. B. Angstzustände, Depressionen und Veränderungen des Körperbildes und der Sexualfunktion. Es ist wichtig, diese potenziellen Komplikationen anzusprechen und den von diesen Tumoren betroffenen Personen eine ganzheitliche Betreuung zukommen zu lassen.
Ein Wort zu präkanzerösen Neubildungen der männlichen Geschlechtsorgane:
Präkanzeröse Tumore, auch bekannt als präkanzeröse Läsionen oder prämaligne Erkrankungen, beziehen sich auf abnormale Veränderungen in den Zellen der männlichen Genitalorgane, die sich unbehandelt zu bösartigen Tumoren entwickeln können. Diese Veränderungen werden in der Regel durch Routine-Screening-Tests oder während diagnostischer Untersuchungen auf andere Erkrankungen festgestellt.
Präkanzeröse Tumore in den männlichen Genitalorganen können in verschiedenen Formen auftreten. Präkanzeröse Läsionen am Penis können beispielsweise als rote oder weiße Hautflecken oder als verdickte Gewebebereiche auftreten. Präkanzeröse Veränderungen in der Prostata können durch eine Biopsie festgestellt werden, bei der eine kleine Gewebeprobe entnommen und unter dem Mikroskop untersucht wird. In den Hoden können präkanzeröse Veränderungen als abnormes Wachstum oder Knoten erkannt werden.
Es ist wichtig, präkanzeröse Tumore umgehend zu erkennen und zu behandeln, um zu verhindern, dass sie sich zu bösartigen Tumoren entwickeln.
Untersuchung und Diagnostik
Die Diagnose bösartiger Neubildungen der männlichen Genitalorgane erfolgt in der Regel nach einem umfassenden Ansatz, der klinische Untersuchungen, Labortests und bildgebende Verfahren umfasst. Diese diagnostischen Instrumente helfen den medizinischen Fachkräften, das Vorhandensein von bösartigen Tumoren genau zu bestätigen, ihr Ausmaß zu bestimmen und eine angemessene Behandlungsplanung zu erstellen.
Klinische Untersuchung:
Der erste Schritt bei der Diagnose von bösartigen Neubildungen der männlichen Genitalorgane besteht darin, eine detaillierte Anamnese zu erheben und eine umfassende körperliche Untersuchung durchzuführen. Die Anamnese kann die Bewertung der Risikofaktoren des Patienten umfassen, wie z. B. Alter, familiäre Krebsanamnese, Vorerkrankungen und Lebensstilfaktoren. Die körperliche Untersuchung kann eine gründliche Inspektion und Abtastung des betroffenen Bereichs umfassen, einschließlich des Penis, der Prostata oder der Hoden. Der Arzt kann auch eine digitale rektale Untersuchung (DRU) durchführen, um die Prostata auf Anomalien zu untersuchen, und er kann nach Knoten, Schwellungen oder Veränderungen in Größe, Form oder Konsistenz der Hoden oder anderer Strukturen suchen.
Labortests und Bildgebung:
Laboruntersuchungen und bildgebende Verfahren sind wichtige diagnostische Hilfsmittel bei bösartigen Neubildungen der männlichen Geschlechtsorgane. Zu den relevanten Laboruntersuchungen können Blutuntersuchungen gehören, wie z. B. das prostataspezifische Antigen (PSA) bei Prostatakrebs oder Tumormarker bei Hodenkrebs. Diese Tests können dabei helfen, das Vorhandensein und das Ausmaß von krebsartigen Veränderungen im Körper zu beurteilen.
Bildgebende Verfahren wie Ultraschall, CT, MRT oder PET können auch zur Darstellung der männlichen Genitalorgane und des umliegenden Gewebes eingesetzt werden. Ultraschall kann detaillierte Bilder der Prostata, der Hoden und der umliegenden Strukturen liefern, während CT, MRT oder PET bei der Beurteilung des Tumorausmaßes, der Identifizierung einer Ausbreitung auf benachbarte Lymphknoten oder entfernte Organe und der Bestimmung des Krankheitsstadiums helfen können.
In manchen Fällen kann eine Biopsie notwendig sein, um die Diagnose von bösartigen Neubildungen zu bestätigen. Bei einer Biopsie kann eine kleine Gewebeprobe aus dem betroffenen Bereich entnommen werden, die von einem Pathologen unter dem Mikroskop untersucht wird. Die Ergebnisse einer Biopsie können wertvolle Informationen über die Art, den Grad und das Stadium der bösartigen Neubildungen liefern, was für die Planung des geeigneten Behandlungsansatzes von entscheidender Bedeutung ist.
Es ist wichtig, eng mit einem qualifizierten medizinischen Dienstleister zusammenzuarbeiten, um die erforderlichen diagnostischen Untersuchungen durchzuführen und zeitnahe und genaue Diagnosen zu erhalten.
Therapie und Behandlungen
Sobald die Diagnose bösartiger Neubildungen der männlichen Genitalorgane bestätigt wurde, muss ein qualifizierter Gesundheitsdienstleister einen umfassenden Behandlungsplan entwickeln und umsetzen. Der Behandlungsansatz kann je nach Art, Stadium, Lage und allgemeinem Gesundheitszustand des Patienten variieren und sollte auf die individuellen Bedürfnisse jedes Patienten zugeschnitten werden.
Chirurgie:
Eine Operation ist eine gängige Behandlungsoption bei bösartigen Neubildungen der männlichen Geschlechtsorgane. Art und Umfang des Eingriffs können je nach Lage und Größe des Tumors variieren. Zu den chirurgischen Optionen gehören:
- Radikale oder partielle Resektion: Dabei wird der bösartige Tumor zusammen mit dem umliegenden gesunden Gewebe entfernt. Beispielsweise kann bei Prostatakrebs eine radikale Prostatektomie oder bei Hodenkrebs eine Orchiektomie durchgeführt werden.
- Lymphknotendissektion: Hierbei werden benachbarte Lymphknoten entfernt, um eine mögliche Ausbreitung des Krebses festzustellen und eine weitere Ausbreitung zu verhindern.
- Penektomie oder partielle Penektomie: Dies kann bei Peniskrebs durchgeführt werden, wobei ein Teil oder der gesamte Penis entfernt wird.
- Rekonstruktion oder plastische Chirurgie: In manchen Fällen kann nach der Entfernung des bösartigen Tumors eine Rekonstruktion oder plastische Operation durchgeführt werden, um die Form und Funktion der betroffenen Organe wiederherzustellen, wie z. B. die Penisrekonstruktion nach einer Penektomie.
Strahlentherapie: Bei der Strahlentherapie werden Krebszellen mithilfe hochenergetischer Strahlen zerstört. Sie kann als eigenständige Behandlung oder in Kombination mit einer Operation oder anderen Behandlungen eingesetzt werden. Die Strahlentherapie kann extern, d. h. mithilfe eines Geräts außerhalb des Körpers, oder intern, d. h. mithilfe radioaktiver Substanzen, die direkt in oder in die Nähe des Tumors eingebracht werden, erfolgen. Eine Strahlentherapie kann vor einer Operation empfohlen werden, um den Tumor zu verkleinern, nach einer Operation, um verbleibende Krebszellen abzutöten, oder als palliative Behandlung zur Linderung von Symptomen.
Chemotherapie: Die Chemotherapie ist eine systemische Behandlung, bei der Medikamente eingesetzt werden, um Krebszellen im gesamten Körper abzutöten. Sie kann allein oder in Kombination mit anderen Behandlungen wie Operationen oder Strahlentherapie eingesetzt werden. Die Chemotherapie kann oral oder intravenös verabreicht werden, und die verwendeten Medikamente und Dosierungen können je nach Art und Stadium der Krebserkrankung variieren. Eine Chemotherapie kann empfohlen werden, um Tumore vor einer Operation zu verkleinern, verbleibende Krebszellen nach einer Operation zu zerstören oder die Ausbreitung von Krebs auf andere Körperteile zu kontrollieren.
Gezielte Therapie: Die gezielte Therapie ist eine Behandlungsform, die speziell auf Krebszellen abzielt und gesunde Zellen schont. Sie kann in Kombination mit anderen Behandlungen oder als eigenständige Therapie eingesetzt werden. Bei der gezielten Therapie können Medikamente zum Einsatz kommen, die bestimmte Proteine oder Enzyme blockieren, die am Wachstum und der Ausbreitung von Krebszellen beteiligt sind. Die verwendeten spezifischen Medikamente für die gezielte Therapie können von der Art und dem Stadium der Krebserkrankung abhängen.
Hormontherapie: Eine Hormontherapie kann bei bestimmten Arten von hormonsensiblen Krebserkrankungen der männlichen Geschlechtsorgane, wie z. B. Prostatakrebs, empfohlen werden. Bei einer Hormontherapie können Medikamente eingesetzt werden, die die Produktion oder Wirkung bestimmter Hormone, wie z. B. Testosteron, blockieren, die das Wachstum von Krebszellen fördern können.
Immuntherapie: Die Immuntherapie ist eine Behandlungsform, die dem Immunsystem dabei hilft, Krebszellen zu erkennen und anzugreifen. Sie kann als eigenständige Behandlung oder in Kombination mit anderen Behandlungen eingesetzt werden. Bei der Immuntherapie können Medikamente eingesetzt werden, die das Immunsystem stimulieren, oder gentechnisch veränderte Immunzellen, die speziell auf Krebszellen abzielen.
Nachsorge und Überwachung: Nach Abschluss der Erstbehandlung sind regelmäßige Nachsorgeuntersuchungen und Überwachungsmaßnahmen unerlässlich, um ein Wiederauftreten der Krankheit oder Nebenwirkungen der Behandlung zu erkennen. Die Nachsorge kann regelmäßige körperliche Untersuchungen, Blutuntersuchungen, bildgebende Untersuchungen und andere Tests umfassen, die zur Überwachung des Zustands und des Ansprechens des Patienten auf die Behandlung erforderlich sind. Je nach Ansprechen des Patienten und allgemeinem Gesundheitszustand können Anpassungen des Behandlungsplans vorgenommen werden.
Ursachen und Risikofaktoren
Die genauen Ursachen für bösartige Neubildungen der männlichen Geschlechtsorgane sind oft unbekannt, und es ist wahrscheinlich, dass mehrere Faktoren zur Entstehung dieser Krebsarten beitragen. Es wurden jedoch mehrere Risikofaktoren identifiziert, die die Wahrscheinlichkeit der Entwicklung von bösartigen Tumoren in den männlichen Geschlechtsorganen erhöhen können. Das Verständnis dieser Risikofaktoren ist wichtig, um Personen zu identifizieren, die möglicherweise einem höheren Risiko ausgesetzt sind, und um geeignete Screening- und Präventionsmaßnahmen zu ergreifen:
Alter: Mit zunehmendem Alter steigt das Risiko, an bösartigen Neubildungen der männlichen Genitalorgane zu erkranken. Prostatakrebs tritt beispielsweise häufiger bei älteren Männern auf, wobei das Risiko nach dem 50. Lebensjahr deutlich zunimmt.
Familienanamnese: Eine familiäre Vorbelastung mit Krebserkrankungen, insbesondere bei Verwandten ersten Grades (wie Vater, Bruder oder Sohn), kann das Risiko erhöhen, bösartige Neubildungen der männlichen Geschlechtsorgane zu entwickeln. Es gibt möglicherweise genetische Faktoren, die zur Entwicklung dieser Krebsarten beitragen, obwohl weitere Forschung erforderlich ist, um die spezifischen beteiligten Gene besser zu verstehen.
Rasse und Ethnizität: Bei bestimmten Rassen und ethnischen Gruppen kann ein höheres Risiko für die Entwicklung bösartiger Neubildungen der männlichen Genitalorgane bestehen. So haben afroamerikanische Männer beispielsweise ein höheres Risiko für Prostatakrebs und werden im Vergleich zu Männern anderer Rassen häufiger erst in einem fortgeschrittenen Stadium diagnostiziert.
Krebs in der Vorgeschichte: Bei Männern, bei denen bereits einmal Krebs in den männlichen Genitalorganen diagnostiziert wurde, kann ein erhöhtes Risiko für die Entwicklung eines weiteren Krebses in denselben oder anderen Organen bestehen.
Infektion mit dem Humanen Papillomvirus (HPV): HPV ist ein sexuell übertragbares Virus, das mit einem erhöhten Risiko für die Entwicklung von Peniskrebs in Verbindung gebracht wird. Ungeschützter Geschlechtsverkehr, mehrere Sexualpartner und risikoreiches Sexualverhalten können das Risiko einer HPV-Infektion erhöhen.
Tabakkonsum: Das Rauchen von Tabak, einschließlich Zigaretten und rauchlosem Tabak, wurde mit einem erhöhten Risiko für die Entwicklung von Krebserkrankungen der männlichen Genitalorgane, wie Peniskrebs und Blasenkrebs, in Verbindung gebracht.
Berufliche Exposition: Die Exposition gegenüber bestimmten Chemikalien oder Substanzen am Arbeitsplatz, wie z. B. Cadmium, Arsen und Pestiziden, kann das Risiko für die Entwicklung bösartiger Neubildungen der männlichen Genitalorgane erhöhen.
Chronische Entzündungen: Chronische Entzündungen der männlichen Genitalorgane, wie z. B. chronische Prostatitis, können das Risiko für die Entwicklung von Prostatakrebs erhöhen.
Adipositas: Übergewicht oder Adipositas können das Risiko für die Entwicklung bestimmter Krebsarten, einschließlich Prostatakrebs, erhöhen.
Ernährungs- und Lebensstilfaktoren: Eine Ernährung mit einem hohen Anteil an verarbeiteten Lebensmitteln, rotem und verarbeitetem Fleisch und einem geringen Anteil an Obst und Gemüse sowie ein sitzender Lebensstil können das Risiko für die Entwicklung von bösartigen Neubildungen der männlichen Genitalorgane erhöhen.
Hormonelle Faktoren: Einige Krebserkrankungen der männlichen Genitalorgane, wie Prostata- und Hodenkrebs, können durch hormonelle Faktoren beeinflusst werden. Beispielsweise können hohe Testosteron- oder Östrogenwerte das Risiko für die Entwicklung dieser Krebsarten erhöhen.
Krankengeschichte: Bestimmte Erkrankungen, wie sexuell übertragbare Infektionen (STIs), chronische Infektionen der Harnwege und eine Vorgeschichte sexuell übertragbarer Krankheiten (STDs), können das Risiko erhöhen, an bösartigen Neubildungen der männlichen Genitalorgane zu erkranken.
Es ist wichtig zu wissen, dass das Vorhandensein eines oder mehrerer dieser Risikofaktoren nicht unbedingt bedeutet, dass eine Person an bösartigen Neubildungen der männlichen Genitalorgane erkranken wird, und nicht alle Personen mit diesen Risikofaktoren erkranken an Krebs.
Krankheitsverlauf und Prognose
Bösartige Neubildungen der männlichen Genitalorgane, einschließlich Hoden-, Penis- und Prostatakrebs, haben je nach Krebsstadium bei der Diagnose unterschiedliche Krankheitsverläufe und Prognosen. Das Verständnis des Krankheitsverlaufs und der Prognose kann Patienten und ihren Gesundheitsdienstleistern entscheidende Informationen liefern, um fundierte Entscheidungen über Behandlungsoptionen zu treffen und geeignete Pflegepläne zu entwickeln.
Krankheitsverlauf:
Der Krankheitsverlauf bei bösartigen Neubildungen der männlichen Genitalorgane kann je nach Art und Stadium des Krebses sehr unterschiedlich sein. Im Allgemeinen können sich diese Krebsarten in den frühen Stadien stillschweigend entwickeln, oft ohne erkennbare Symptome. Mit fortschreitender Krebserkrankung können die Symptome stärker hervortreten, wie z. B. Veränderungen der Harnfunktion, Schmerzen oder Beschwerden im Genitalbereich, Schwellungen oder Knoten oder andere Anzeichen von Metastasen in entfernten Organen.
Das TNM-Stadieneinteilungssystem wird häufig verwendet, um das Ausmaß und die Ausbreitung von Krebs in den männlichen Genitalorganen zu beschreiben:
Stadium 0: Das TNM-Stadium 0, auch bekannt als Carcinoma in situ, bezieht sich auf abnormale Zellen, die nur in der Oberflächenschicht des betroffenen Organs gefunden werden und nicht in tiefere Gewebe eingedrungen sind. In diesem Stadium gilt der Krebs als nicht-invasiv und hat sich nicht über das Organ hinaus ausgebreitet.
Stadium I: Krebs im TNM-Stadium I ist durch Krebszellen gekennzeichnet, die auf das Ursprungsorgan beschränkt sind, ohne sich auf benachbarte Lymphknoten oder entfernte Organe auszubreiten.
Stadium II: Krebs im TNM-Stadium II umfasst die Ausbreitung von Krebs über das Ursprungsorgan hinaus, ist jedoch auf benachbarte Lymphknoten oder andere benachbarte Strukturen beschränkt.
Stadium III: Krebs im TNM-Stadium III ist durch die Ausbreitung von Krebs auf benachbarte Lymphknoten oder andere Strukturen gekennzeichnet und kann benachbarte Organe oder Gewebe betreffen.
Stadium IV: Krebs im TNM-Stadium IV ist das am weitesten fortgeschrittene Stadium, in dem sich der Krebs auf entfernte Organe oder entfernte Lymphknoten ausgebreitet hat.
Prognose:
Die Prognose für bösartige Neubildungen der männlichen Genitalorgane hängt von verschiedenen Faktoren ab, darunter das Stadium bei der Diagnose, die Art und der Grad des Krebses, das Alter und der allgemeine Gesundheitszustand des Patienten sowie das Ansprechen auf die Behandlung. Im Allgemeinen ist die Prognose tendenziell besser, wenn der Krebs in einem früheren Stadium erkannt und behandelt wird.
Stadium 0: Die Prognose für Krebs im Stadium 0 ist im Allgemeinen ausgezeichnet, mit einer hohen Wahrscheinlichkeit auf Heilung und langfristiges Überleben bei angemessener Behandlung.
Stadium I: Die Prognose für Krebs im Stadium I ist im Allgemeinen günstig, mit einer hohen Wahrscheinlichkeit auf Heilung und langfristiges Überleben bei angemessener Behandlung.
Stadium II: Die Prognose für Krebs im Stadium II hängt vom Ausmaß der Ausbreitung und dem Ansprechen auf die Behandlung ab, wobei die Prognose bei angemessener Behandlung relativ günstig ist.
Stadium III: Die Prognose für Krebs im Stadium III ist im Allgemeinen weniger günstig, mit geringeren Heilungschancen und langfristigem Überleben bei angemessener Behandlung.
Stadium IV: Die Prognose für Krebs im Stadium IV ist im Allgemeinen schlecht, mit geringeren Heilungschancen und einer geringeren Wahrscheinlichkeit, langfristig zu überleben. Die Prognose kann jedoch je nach den betroffenen Organen, dem Ansprechen auf die Behandlung und dem allgemeinen Gesundheitszustand des Einzelnen variieren.
Es ist wichtig zu beachten, dass prognostische Informationen nicht endgültig sind und für jeden Einzelnen variieren können. Fortschritte bei medizinischen Behandlungen und das individuelle Ansprechen auf die Therapie können sich ebenfalls auf die Prognose auswirken.
Prävention
Prävention ist ein entscheidender Aspekt bei der Behandlung von bösartigen Neubildungen der männlichen Geschlechtsorgane. Obwohl die genauen Ursachen dieser Krebsarten oft unbekannt sind, gibt es mehrere vorbeugende Maßnahmen, die Einzelpersonen ergreifen können, um ihr Risiko, an diesen Tumoren zu erkranken, zu verringern. Durch das Verständnis und die Umsetzung dieser vorbeugenden Maßnahmen können Einzelpersonen proaktive Schritte unternehmen, um ihr Risiko zu minimieren und bessere gesundheitliche Ergebnisse zu erzielen:
Änderung des Lebensstils: Durch einen gesunden Lebensstil kann das Risiko, an bösartigen Neubildungen der männlichen Genitalorgane zu erkranken, erheblich gesenkt werden. Dazu gehören eine gesunde Ernährung mit viel Obst, Gemüse, Vollkornprodukten und magerem Eiweiß, der Verzicht auf Tabakprodukte und übermäßigen Alkoholkonsum, regelmäßige körperliche Aktivität und die Aufrechterhaltung eines gesunden Gewichts. Diese Änderungen des Lebensstils können dazu beitragen, das Risiko für verschiedene Krebsarten, einschließlich solcher, die die männlichen Genitalorgane betreffen, zu senken.
Regelmäßige Vorsorgeuntersuchungen: Regelmäßige Vorsorgeuntersuchungen sind eine wesentliche Präventivmaßnahme, um bösartige Neubildungen der männlichen Genitalorgane frühzeitig zu erkennen, wenn sie am besten behandelbar sind. Zu den Vorsorgeuntersuchungen können die Selbstuntersuchung der Hoden zur Erkennung von Anomalien sowie regelmäßige ärztliche Untersuchungen bei einem Gesundheitsdienstleister gehören, der eine körperliche Untersuchung durchführen und relevante Tests wie Blutuntersuchungen und bildgebende Untersuchungen anordnen kann.
Impfung: Impfungen sind eine vorbeugende Maßnahme, die das Risiko bestimmter Krebserkrankungen, die durch Virusinfektionen verursacht werden, verringern können. Beispielsweise wird die Impfung gegen das humane Papillomavirus (HPV) sowohl Männern als auch Frauen empfohlen, um sie vor einer HPV-Infektion zu schützen, die das Risiko für die Entwicklung von Krebserkrankungen wie Peniskrebs und Analkrebs erhöhen kann. Impfungen können im Kindesalter oder im frühen Erwachsenenalter gemäß dem empfohlenen Zeitplan verabreicht werden.
Genetische Beratung: Wenn in der Familie bereits Fälle von bösartigen Neubildungen der männlichen Genitalorgane oder anderen Krebsarten aufgetreten sind, können eine genetische Beratung und Tests empfohlen werden. Eine genetische Beratung kann Einzelpersonen dabei helfen, ihre Risikofaktoren auf der Grundlage ihrer Familiengeschichte zu verstehen, und Informationen über geeignete Präventivmaßnahmen wie verstärkte Vorsorgeuntersuchungen oder risikomindernde Operationen liefern.
Safer-Sex-Praktiken: Safer Sex, wie die Verwendung von Kondomen und die Begrenzung der Anzahl der Sexualpartner, kann das Risiko sexuell übertragbarer Infektionen (STIs) verringern, die das Risiko für die Entwicklung bestimmter Krebsarten erhöhen können, wie z. B. eine Infektion mit dem Humanen Immundefizienz-Virus (HIV), die das Risiko für Peniskrebs erhöhen kann.
Arbeitssicherheit: Die berufsbedingte Exposition gegenüber bestimmten Chemikalien, wie sie in der Fertigungs- und Bauindustrie verwendet werden, wurde mit einem erhöhten Risiko für die Entwicklung von bösartigen Neubildungen der männlichen Genitalorgane in Verbindung gebracht. Die Einhaltung geeigneter Arbeitssicherheitsrichtlinien, die Verwendung von Schutzausrüstung und die Minimierung der Exposition gegenüber diesen Chemikalien können dazu beitragen, das Krebsrisiko zu senken.
Aufklärung und Sensibilisierung: Die Aufklärung über Risikofaktoren, Anzeichen und Symptome von bösartigen Neubildungen der männlichen Genitalorgane sowie die Sensibilisierung anderer können ebenfalls eine entscheidende Rolle bei der Prävention spielen. Eine frühzeitige Erkennung und rechtzeitige Intervention können die Prognose und die Ergebnisse der Krebsbehandlung erheblich beeinflussen.
Zusammenfassung
Bösartige Neubildungen der männlichen Genitalorgane können je nach Art und Stadium des Krebses mit verschiedenen Symptomen und Komplikationen einhergehen. Eine frühzeitige Erkennung und Intervention sind für eine effektive Behandlung dieser Krebsarten von entscheidender Bedeutung. Durch vorbeugende Maßnahmen wie regelmäßige Vorsorgeuntersuchungen, einen gesunden Lebensstil, Impfungen, Safer Sex und die Einhaltung von Arbeitsschutzrichtlinien können Einzelpersonen das Risiko, an diesen Krebsarten zu erkranken, verringern. Es ist wichtig, die Symptome und Komplikationen im Zusammenhang mit Krebserkrankungen der männlichen Genitalorgane zu kennen und bei Bedenken umgehend einen Arzt aufzusuchen. Denken Sie daran, dass Früherkennung und Prävention der Schlüssel zur Verbesserung der Prognose und der allgemeinen Gesundheitsergebnisse sind.