Beschreibung
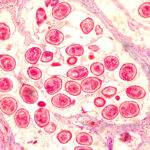
Brustkrebs ist eine bösartige Neubildung, die vom Brustgewebe ausgeht, in der Regel von den Milchgängen oder den Läppchen. Es handelt sich um die weltweit häufigste Krebserkrankung bei Frauen, die jedoch auch bei Männern auftreten kann, wenn auch selten. Es gibt verschiedene Arten von Brustkrebs, darunter das Ductales Carcinoma in situ (DCIS), das invasive duktale Mammakarzinom (IDC) und das Mammakarzinom (ILC), die jeweils ihre eigenen Merkmale und Symptome aufweisen.
Zu den Symptomen von Brustkrebs können das Vorhandensein eines Knotens oder einer Masse in der Brust oder im Achselbereich, Veränderungen der Brustgröße oder -form, Veränderungen der Brustwarze oder Ausfluss, Brustschmerzen oder Hautveränderungen wie Rötungen oder Dellen gehören. Es ist jedoch wichtig zu beachten, dass nicht alle Brustknoten oder Veränderungen auf Krebs hinweisen und für eine korrekte Diagnose eine weitere Untersuchung erforderlich ist.
Brustkrebs ist weltweit weit verbreitet, und jedes Jahr werden Millionen von Fällen diagnostiziert. Die Geschichte des Brustkrebses reicht Jahrhunderte zurück, und frühe Beschreibungen finden sich in altägyptischen Texten. Fortschritte bei den Diagnosetechniken und Behandlungsmöglichkeiten sowie ein gesteigertes Bewusstsein haben im Laufe der Jahre zu besseren Ergebnissen für Brustkrebspatientinnen beigetragen.
Zu den Komplikationen von Brustkrebs gehören die lokale Invasion in umliegende Gewebe, die Beteiligung der Lymphknoten, die Metastasierung (Ausbreitung) in andere Organe und ein mögliches Wiederauftreten nach der Behandlung. Die Früherkennung und eine schnelle Behandlung sind für die Behandlung von Brustkrebs und die Verringerung des Komplikationsrisikos von entscheidender Bedeutung.
Die Diagnostik von Brustkrebs umfasst in der Regel eine Kombination aus bildgebenden Verfahren wie Mammographie, Ultraschall und MRT sowie eine Biopsie zur Bestätigung des Vorhandenseins von Krebszellen. Zu den Behandlungsmöglichkeiten für Brustkrebs gehören je nach Stadium und Art des Brustkrebses Operationen, Strahlentherapie, Chemotherapie, zielgerichtete Therapie und Hormontherapie.
Zu den Ursachen und Risikofaktoren für Brustkrebs zählen Alter, Geschlecht, familiäre Vorbelastung, genetische Mutationen, hormonelle Faktoren, Lebensstilfaktoren wie Alkoholkonsum und Fettleibigkeit sowie die Exposition gegenüber östrogenähnlichen Substanzen. Während einige Risikofaktoren nicht geändert werden können, können eine gesunde Lebensweise und regelmäßige Vorsorgeuntersuchungen dazu beitragen, das Brustkrebsrisiko zu senken.
Zu den Präventionsstrategien für Brustkrebs gehören Selbstuntersuchungen der Brust, regelmäßige Vorsorgeuntersuchungen, Änderungen des Lebensstils und genetische Beratung für Personen mit einer familiären Vorgeschichte von Brustkrebs. Die Früherkennung und rechtzeitige Intervention spielen eine Schlüsselrolle bei der Verbesserung der Prognose und der Überlebensraten von Brustkrebspatientinnen.
Was ist Brustgewebe?
Die Brust ist ein komplexer Teil des Körpers, der sich an der vorderen Brustwand befindet und aus spezialisiertem Drüsengewebe besteht, das als Brustgewebe bekannt ist. Sie spielt eine entscheidende Rolle im Fortpflanzungssystem, da sie für die Milchproduktion zur Ernährung von Neugeborenen während der Stillzeit verantwortlich ist.
Das Brustgewebe besteht aus mehreren Komponenten, darunter Drüsengewebe, Bindegewebe und Fettgewebe. Das Drüsengewebe besteht aus Läppchen, kleinen milchproduzierenden Drüsen, und Milchgängen, winzigen Röhren, die die Milch von den Läppchen zur Brustwarze transportieren. Das Bindegewebe stützt die Bruststruktur, während das Fettgewebe der Brust ihre Form verleiht und für Polsterung sorgt.
Bösartige Neubildungen der Brustrüse gehen in der Regel vom Drüsengewebe aus, genauer gesagt von den Zellen, die die Milchgänge oder Läppchen auskleiden. Der genaue biologische Prozess der Tumorbildung, die sogenannte Tumorigenese, ist komplex und kann genetische Mutationen, Veränderungen des Zellwachstums und der Zellteilung sowie Veränderungen des Zellverhaltens umfassen.
Arten und Symptome
Brustkrebs ist eine komplexe Erkrankung, die je nach Ursprungsort in verschiedene Typen eingeteilt werden kann. Für eine frühzeitige Erkennung und angemessene Behandlung ist es wichtig, die verschiedenen Arten von Brustkrebs und ihre Symptome zu kennen. Sehen wir uns die verschiedenen Arten von Brustkrebs und die damit verbundenen Symptome genauer an.
Ductales Carcinoma in situ (DCIS):
Das Ductales Carcinoma in situ(DCIS) ist eine Art von Brustkrebs, der in den Milchgängen der Brust beginnt, sich aber noch nicht auf das umliegende Gewebe ausgebreitet hat. DCIS ist in der Regel nicht invasiv und verursacht möglicherweise keine Symptome. In einigen Fällen kann es jedoch zu einem Knoten in der Brust, einer Verdickung oder einem Ausfluss aus der Brustwarze kommen. Es ist wichtig zu wissen, dass DCIS als Brustkrebs im Stadium 0 gilt und unbehandelt zu invasivem Brustkrebs fortschreiten kann.
Invasives duktales Karzinom (IDC):
IDC ist die häufigste Form von Brustkrebs und macht etwa 80 % aller Fälle aus. Er beginnt in den Milchgängen der Brust und dringt in das umliegende Brustgewebe ein. Zu den Symptomen von IDC können ein Knoten oder eine Verdickung in der Brust, Veränderungen der Brustgröße oder -form, Ausfluss aus der Brustwarze, Hautveränderungen oder Brustschmerzen gehören.
Lobuläres Karzinom in situ (LCIS):
LCIS ist eine Art von Brustkrebs, der in den milchproduzierenden Drüsen der Brust, den sogenannten Läppchen, beginnt. LCIS ist in der Regel nicht invasiv und verursacht möglicherweise keine Symptome. Es kann jedoch das Risiko erhöhen, in Zukunft an invasivem Brustkrebs zu erkranken.
Invasives lobuläres Karzinom (ILC):
ILC ist eine Art von Brustkrebs, der in den Milch produzierenden Drüsen der Brust beginnt und in das umliegende Brustgewebe eindringt. ILC verursacht möglicherweise keine Brustknoten und kann bei bildgebenden Verfahren schwer zu erkennen sein. Zu den Symptomen von ILC können Brustverdickungen, Veränderungen der Brustgröße oder -form, Veränderungen der Brustwarzen oder Brustschmerzen gehören.
Inflammatorischer Brustkrebs (IBC):
IBC ist eine seltene, aber aggressive Art von Brustkrebs, die sich in der Regel durch Rötung, Wärme, Schwellung und Dellenbildung der Brusthaut äußert. Weitere Symptome können Brustspannen, Veränderungen der Brustwarzen oder Brustschmerzen sein. IBC kann schnell fortschreiten und mit einer schlechteren Prognose verbunden sein.
Paget-Krankheit der Brustwarze:
Die Paget-Krankheit der Brustwarze ist eine Art von Brustkrebs, der in den Milchgängen der Brustwarze beginnt und Symptome wie Juckreiz, Rötung, Schuppung oder Verkrustung der Brustwarze oder des Warzenhofs verursachen kann. Sie kann sich auch durch einen blutigen oder klaren Ausfluss aus der Brustwarze äußern.
Phylloidtumor:
Der Phylloidtumor ist eine seltene Art von Brusttumor, der im Bindegewebe der Brust entsteht. Zu den Symptomen können ein schmerzloser Knoten, der schnell wächst, Veränderungen der Brustgröße oder -form oder Hautveränderungen über dem Tumor gehören.
Komplikationen:
Zu den Komplikationen bei Brustkrebs können Metastasen (Ausbreitung von Krebs auf andere Organe), Lymphödeme (Schwellungen im Arm- oder Brustbereich aufgrund der Entfernung oder Schädigung von Lymphknoten) sowie emotionale und psychische Auswirkungen wie Angstzustände, Depressionen und Veränderungen des Körperbildes und des Selbstwertgefühls gehören. Zu den behandlungsbedingten Komplikationen können Nebenwirkungen von Operationen, Strahlentherapie, Chemotherapie, Hormontherapie oder gezielten Therapien gehören. Diese Komplikationen können je nach Art und Stadium des Brustkrebses sowie dem allgemeinen Gesundheitszustand der Person und anderen Faktoren variieren.
Ein Wort zu bösartigen Neubildungen der Brustdrüse:
Präkanzeröse Tumore der Brust, auch als präinvasive Brustläsionen bekannt, sind abnormale Veränderungen im Brustgewebe, die sich zu Brustkrebs entwickeln können. Diese Läsionen sind noch nicht invasiv, d. h. sie haben sich noch nicht auf das umliegende Gewebe ausgebreitet, können jedoch das Risiko erhöhen, in Zukunft an Brustkrebs zu erkranken. Zwei häufige Arten von präkanzerösen Brustläsionen sind das bereits erwähnte Ductales Carcinoma in situ (DCIS) und das Lobuläre Carcinoma in situ (LCIS).
Wie bereits erwähnt, beginnt das Ductales Carcinoma in situ (DCIS) in den Milchgängen der Brust und verursacht möglicherweise keine Symptome. Es wird als Brustkrebs im Stadium 0 angesehen und kann sich unbehandelt zu invasivem Brustkrebs entwickeln. Das lobuläre Karzinom in situ (LCIS) hingegen beginnt in den milchproduzierenden Drüsen der Brust und ist in der Regel nicht invasiv. Allerdings ist das LCIS mit einem erhöhten Risiko verbunden, an invasivem Brustkrebs in einer der beiden Brüste zu erkranken.
Untersuchung und Diagnose
Die Diagnostik von Brustkrebs umfasst in der Regel eine Kombination aus klinischer Untersuchung, Laboruntersuchungen und bildgebenden Verfahren. Eine frühzeitige Erkennung und eine genaue Diagnose sind für eine effektive Behandlung von Brustkrebs von entscheidender Bedeutung. In diesem Abschnitt werden die verschiedenen diagnostischen Ansätze bei Brustkrebs besprochen, darunter die klinische Untersuchung, Laboruntersuchungen und bildgebende Verfahren.
Klinische Untersuchung:
Eine gründliche Anamnese und körperliche Untersuchung sind wichtige Bestandteile der diagnostischen Bewertung bei Brustkrebs. Die Anamnese umfasst Informationen zur persönlichen und familiären Krankengeschichte der Patientin, zu früheren Brusterkrankungen, zur Menstruations- und Reproduktionsgeschichte sowie zur Anwendung einer Hormontherapie. Die körperliche Untersuchung umfasst eine sorgfältige Untersuchung der Brüste, einschließlich Inspektion und Abtasten (Fühlen) der Brüste und Lymphknoten im Achselbereich (Axilla), sowie die Beurteilung der Haut und des Komplexes aus Brustwarze und Warzenhof auf etwaige Anomalien. Die klinische Untersuchung kann wichtige Hinweise auf das Vorhandensein einer Brustmasse, Veränderungen der Brustgröße oder -form, Hautvertiefungen, Brustwarzenausfluss oder andere Anzeichen geben, die auf Brustkrebs hindeuten könnten.
Labortests und Bildgebung:
Laboruntersuchungen und bildgebende Verfahren spielen eine entscheidende Rolle bei der Diagnose von Brustkrebs und der Bestimmung des Ausmaßes der Erkrankung. Zu den relevanten Laboruntersuchungen können Blutuntersuchungen wie das vollständige Blutbild (CBC), Leberfunktionstests (LFTs) und Tumormarker gehören, obwohl Tumormarker in der Regel nicht als primäres diagnostisches Instrument für Brustkrebs verwendet werden. Bildgebende Verfahren sind wichtig, um das Brustgewebe sichtbar zu machen und verdächtige Befunde zu erkennen. Zu den gängigen bildgebenden Verfahren, die bei der Diagnose von Brustkrebs eingesetzt werden, gehören:
Mammografie: Die Mammografie ist eine spezielle Röntgenuntersuchung des Brustgewebes, mit der Anomalien in der Brust, wie z. B. Knoten oder Mikroverkalkungen, erkannt werden können, die auf Brustkrebs hinweisen können. Die Mammografie wird häufig als Screening-Instrument für Brustkrebs bei asymptomatischen Frauen oder als diagnostisches Instrument bei Frauen mit Brustsymptomen eingesetzt.
Ultraschall: Bei der Brustultraschalluntersuchung werden mithilfe von Schallwellen Bilder des Brustgewebes erstellt, um festzustellen, ob eine Brustmasse fest oder flüssigkeitsgefüllt (zystisch) ist. Sie wird häufig als ergänzendes bildgebendes Verfahren zur Mammographie eingesetzt, um Brustanomalien genauer zu untersuchen.
Magnetresonanztomographie (MRT): Bei der MRT der Brust werden Magnetfelder und Radiowellen eingesetzt, um detaillierte Bilder des Brustgewebes zu erstellen. Sie wird in der Regel in bestimmten Situationen eingesetzt, z. B. bei Frauen mit einem hohen Brustkrebsrisiko oder zur weiteren Untersuchung verdächtiger Befunde bei der Mammographie oder Ultraschalluntersuchung.
Biopsie: Die Biopsie ist ein definitives diagnostisches Verfahren bei Brustkrebs und umfasst die Entnahme einer kleinen Gewebeprobe aus der Brust zur mikroskopischen Untersuchung. Je nach Art der Brustanomalie können verschiedene Arten von Biopsien durchgeführt werden, darunter die Feinnadelaspiration (FNA), die Stanzbiopsie (CNB) oder die chirurgische Biopsie.
Zusätzlich zu diesen Tests können weitere bildgebende Untersuchungen wie Röntgenaufnahmen des Brustkorbs, Knochenszintigraphie, Computertomographie (CT) oder Positronenemissionstomographie (PET) angeordnet werden, um das Ausmaß des Brustkrebses zu bestimmen und eine mögliche Ausbreitung auf andere Körperteile festzustellen.
Therapie und Behandlungen
Die Behandlung und Therapie von Brustkrebs erfolgt in der Regel multidisziplinär und berücksichtigt das Stadium und die Merkmale des Tumors sowie den allgemeinen Gesundheitszustand und die Präferenzen der Patientin. Zu den Behandlungsmöglichkeiten bei Brustkrebs gehören Chirurgie, Strahlentherapie, Chemotherapie, zielgerichtete Therapie und Hormontherapie. In manchen Fällen kann eine Kombination dieser Behandlungsmethoden empfohlen werden. Das Ziel der Behandlung besteht darin, den Krebs zu entfernen oder unter Kontrolle zu bringen, ein Wiederauftreten zu verhindern und die allgemeine Gesundheit und das Wohlbefinden der Patientin zu erhalten.
Chirurgie: Eine Operation ist eine gängige Behandlungsoption bei Brustkrebs und kann die Entfernung des Tumors und der umliegenden Lymphknoten umfassen. Die Art des empfohlenen chirurgischen Eingriffs hängt vom Stadium und der Lage des Tumors ab. Zu den Optionen gehören:
- Lumpektomie: Auch als brusterhaltende Operation bekannt. Dabei wird der Tumor und ein kleiner Rand des umliegenden gesunden Gewebes entfernt, während die Brust erhalten bleibt. Diese Methode wird in der Regel bei Brustkrebs im Frühstadium angewendet.
- Mastektomie: Bei dieser Operation wird die gesamte Brust entfernt. Sie kann bei größeren Tumoren, Tumoren in mehreren Bereichen der Brust oder auf Wunsch der Patientin empfohlen werden. Es gibt verschiedene Arten von Mastektomien, darunter die totale Mastektomie, die modifizierte radikale Mastektomie und die radikale Mastektomie, bei denen unterschiedlich viel Brustgewebe und Lymphknoten entfernt werden.
- Lymphknotenoperation: Die Entfernung benachbarter Lymphknoten kann durchgeführt werden, um das Ausmaß der Erkrankung zu bestimmen und die Ausbreitung des Krebses auf die Lymphknoten zu beurteilen. Dies kann eine Sentinel-Lymphknoten-Biopsie oder eine axilläre Lymphknotendissektion umfassen.
Strahlentherapie: Bei der Strahlentherapie werden hochenergetische Strahlen eingesetzt, um Krebszellen abzutöten. Sie kann nach einer Operation empfohlen werden, um verbleibende Krebszellen zu zerstören und das Risiko eines Rückfalls zu verringern. In bestimmten Situationen kann sie auch als primäre Behandlungsoption eingesetzt werden, z. B. bei Patientinnen, die nicht für eine Operation in Frage kommen. Die externe Strahlentherapie ist die häufigste Form der Strahlentherapie bei Brustkrebs, bei der der Brustbereich mit hochenergetischen Röntgenstrahlen bestrahlt wird.
Chemotherapie: Bei der Chemotherapie werden Krebsmedikamente eingesetzt, die Krebszellen im gesamten Körper abtöten können. Sie kann vor einer Operation (neoadjuvante Chemotherapie) empfohlen werden, um den Tumor zu verkleinern und ihn für eine chirurgische Entfernung besser handhabbar zu machen, oder nach einer Operation (adjuvante Chemotherapie), um verbleibende Krebszellen zu zerstören. Eine Chemotherapie wird in der Regel bei fortgeschrittenen oder aggressiven Brustkrebsarten eingesetzt oder wenn sich der Krebs auf andere Körperteile ausgebreitet hat (metastasierender Brustkrebs).
Gezielte Therapie: Bei der gezielten Therapie werden Medikamente eingesetzt, die speziell auf die Krebszellen abzielen und deren Wachstum und Ausbreitung blockieren. Diese Medikamente können in Kombination mit anderen Behandlungen eingesetzt werden und werden in der Regel bei Brustkrebs eingesetzt, der hormonrezeptorpositiv, HER2-positiv ist oder andere spezifische genetische Mutationen aufweist.
Hormontherapie: Die Hormontherapie, auch endokrine Therapie genannt, wird bei Brustkrebs eingesetzt, der hormonrezeptorpositiv ist, d. h. durch Östrogen oder Progesteron angetrieben wird. Bei der Hormontherapie können Medikamente eingesetzt werden, die die Wirkung von Östrogen blockieren (z. B. selektive Östrogenrezeptormodulatoren oder Aromatasehemmer), oder die Eierstöcke bei prämenopausalen Frauen entfernt werden, um die Östrogenproduktion zu reduzieren.
Behandlung von Nebenwirkungen: Die verschiedenen Behandlungen von Brustkrebs können Nebenwirkungen wie Müdigkeit, Übelkeit, Haarausfall, Hitzewallungen und Veränderungen der Haut- oder Nagelgesundheit verursachen. Im Rahmen des Behandlungsplans ist die Behandlung und Linderung von Nebenwirkungen ein wichtiger Aspekt der Patientenversorgung. Dies kann unterstützende Maßnahmen wie Medikamente, Änderungen des Lebensstils oder Beratung umfassen, um die körperlichen, emotionalen und psychosozialen Aspekte des Wohlbefindens der Patientin während und nach der Behandlung zu berücksichtigen.
Ursachen und Risikofaktoren
Die genauen Ursachen von Brustkrebs sind noch nicht vollständig erforscht, es wurden jedoch mehrere Risikofaktoren identifiziert. Diese Risikofaktoren können die Wahrscheinlichkeit erhöhen, an Brustkrebs zu erkranken, obwohl nicht alle Personen mit Risikofaktoren zwangsläufig an der Krankheit erkranken. Das Verständnis dieser Risikofaktoren kann dazu beitragen, Personen zu identifizieren, die möglicherweise ein höheres Brustkrebsrisiko haben. Hier sind einige der bekannten Risikofaktoren:
Alter und Geschlecht: Brustkrebs wird häufiger bei Frauen als bei Männern diagnostiziert. Auch das zunehmende Alter ist ein Risikofaktor, wobei das Brustkrebsrisiko im Allgemeinen mit zunehmendem Alter der Frau steigt.
Familienanamnese und genetische Faktoren: Eine persönliche oder familiäre Vorgeschichte von Brustkrebs oder anderen verwandten Krebsarten, wie Eierstockkrebs, kann das Risiko erhöhen, an Brustkrebs zu erkranken. Bestimmte vererbte Genmutationen, wie die Genmutationen BRCA1 und BRCA2, wurden mit einem erhöhten Brustkrebsrisiko in Verbindung gebracht. Es ist jedoch wichtig zu beachten, dass die meisten Brustkrebserkrankungen nicht erblich sind und bei Personen auftreten, in deren Familie die Krankheit nicht aufgetreten ist.
Hormonelle Faktoren: Auch hormonelle Faktoren können eine Rolle beim Brustkrebsrisiko spielen. Eine frühzeitige Menstruation (vor dem 12. Lebensjahr) und eine späte Menopause (nach dem 55. Lebensjahr) werden mit einem höheren Brustkrebsrisiko in Verbindung gebracht. Auch die Einnahme von Hormonersatztherapien (HRT), insbesondere über einen längeren Zeitraum, wird mit einem erhöhten Brustkrebsrisiko in Verbindung gebracht.
Lebensstilfaktoren: Bestimmte Lebensstilfaktoren werden mit einem erhöhten Brustkrebsrisiko in Verbindung gebracht. Dazu gehören ein sitzender Lebensstil, eine Ernährung mit hohem Anteil an gesättigten Fettsäuren, übermäßiger Alkoholkonsum und Übergewicht oder Fettleibigkeit, insbesondere nach den Wechseljahren.
Frühere Brusterkrankungen: Bestimmte gutartige Brusterkrankungen in der Vorgeschichte, wie atypische Hyperplasie oder lobuläres Carcinoma in situ (LCIS), können das Brustkrebsrisiko erhöhen.
Fortpflanzungsfaktoren: Bei Frauen, die noch nie schwanger waren oder ihre erste Schwangerschaft erst nach dem 30. Lebensjahr hatten, kann das Brustkrebsrisiko etwas höher sein als bei Frauen, die bereits in jüngeren Jahren Kinder bekommen haben.
Hormonbelastung: Die Belastung durch Hormone in der Umwelt, wie sie in einigen Pestiziden vorkommen, kann das Brustkrebsrisiko erhöhen. Es sind jedoch weitere Untersuchungen erforderlich, um den Zusammenhang zwischen der Belastung durch Umwelthormone und dem Brustkrebsrisiko vollständig zu verstehen.
Dichtes Brustgewebe: Frauen mit dichtem Brustgewebe, wie es in Mammographien zu sehen ist, können ein höheres Risiko haben, an Brustkrebs zu erkranken. Dichtes Brustgewebe kann auch die Erkennung von Brustkrebs in Mammographien erschweren.
Strahlenbelastung: Die Belastung durch ionisierende Strahlung, wie sie beispielsweise bei einer Strahlentherapie zur Krebsbehandlung, insbesondere in jungen Jahren, auftritt, kann das Brustkrebsrisiko erhöhen. Das Risiko durch die Strahlenbelastung bei Mammographien ist jedoch sehr gering und wird durch die Vorteile der Brustkrebsvorsorge aufgewogen.
Rasse und Ethnizität: Das Brustkrebsrisiko kann je nach Rasse und Ethnizität variieren, wobei Frauen bestimmter ethnischer Gruppen, wie z. B. aschkenasische Jüdinnen, ein höheres Brustkrebsrisiko haben.
Krankheitsverlauf und Prognose
Brustkrebs ist eine komplexe Erkrankung mit unterschiedlichen Entwicklungs- und Prognoseverläufen. Das Verständnis der Brustkrebsstadien und der entsprechenden Prognosen kann Patientinnen und ihren Familien helfen, das Fortschreiten der Krankheit besser zu verstehen und fundierte Entscheidungen über Behandlungsmöglichkeiten zu treffen.
Krankheitsverlauf:
Brustkrebs entwickelt sich in der Regel in verschiedenen Stadien, die von Stadium 0 bis Stadium IV reichen und in jedem Stadium unterschiedliche Merkmale und Prognosen aufweisen. Die Stadien von Brustkrebs sind wie folgt:
Stadium 0 (Tis): Das früheste Stadium, auch als Carcinoma in situ bekannt, bei dem sich abnorme Zellen nur in den Milchgängen oder Läppchen der Brust befinden. Der Krebs ist nicht invasiv und hat sich nicht über den ursprünglichen Ort hinaus ausgebreitet.
Stadium I: Gekennzeichnet durch kleine Tumore, die auf das Brustgewebe beschränkt sind, in der Regel weniger als 2 cm groß, und keine Ausbreitung auf Lymphknoten oder andere Organe.
Stadium II: Wird weiter in Stadium IIA und Stadium IIB unterteilt. Im Stadium IIA kann der Tumor größer als 2 cm sein, hat sich aber nicht auf die Lymphknoten ausgebreitet, oder er kann kleiner sein, hat sich aber auf die benachbarten Lymphknoten ausgebreitet. Im Stadium IIB kann der Tumor größer sein und sich auf 1–3 Lymphknoten ausgebreitet haben, oder er kann größer als 5 cm sein, hat sich aber nicht auf die Lymphknoten ausgebreitet.
Stadium III: Unterteilt in Stadium IIIA, Stadium IIIB und Stadium IIIC. Im Stadium IIIA kann der Tumor größer sein und sich auf 1–3 Lymphknoten ausgebreitet haben, oder er kann kleiner sein, sich aber auf 4–9 Lymphknoten ausgebreitet haben. Im Stadium IIIB kann sich der Tumor auf die Brustwand oder die Haut der Brust ausgebreitet haben und 9 oder mehr Lymphknoten befallen haben. Im Stadium IIIC kann der Krebs auf Lymphknoten oberhalb oder unterhalb des Schlüsselbeins oder innerhalb des Brustbeins übergegriffen haben.
Stadium IV: Das fortgeschrittenste Stadium, auch bekannt als metastasierender Brustkrebs, bei dem sich der Krebs über die Brust und die Lymphknoten hinaus auf andere entfernte Organe ausgebreitet hat.
Prognose:
Die Prognose für Brustkrebs hängt vom Stadium der Erkrankung zum Zeitpunkt der Diagnose ab. Hier ist eine Übersicht über die Prognose für jedes Stadium:
Stadium 0 (Tis): Die Prognose für Brustkrebs im Stadium 0 ist im Allgemeinen ausgezeichnet, mit einer 5-Jahres-Überlebensrate von fast 100 %.
Stadium I: Die 5-Jahres-Überlebensrate für Brustkrebs im Stadium I ist hoch und liegt in der Regel zwischen 90 und 100 %.
Stadium II: Die Prognose für Brustkrebs im Stadium II variiert je nach Unterkategorie (IIA oder IIB) und spezifischen Eigenschaften des Tumors. Die 5-Jahres-Überlebensrate für Brustkrebs im Stadium IIA liegt im Allgemeinen bei etwa 85–95 %, während sie für Brustkrebs im Stadium IIB bei etwa 70–90 % liegt.
Stadium III: Die Prognose für Brustkrebs im Stadium III ist im Allgemeinen schlechter als für frühere Stadien, mit einer 5-Jahres-Überlebensrate zwischen 40 und 85 %, je nach Unterkategorie (IIIA, IIIB oder IIIC) und anderen Faktoren.
Stadium IV: Die Prognose für Brustkrebs im Stadium IV, der sich auf entfernte Organe ausgebreitet hat, ist im Allgemeinen schlechter, mit einer 5-Jahres-Überlebensrate von etwa 27 %.
Es ist wichtig zu wissen, dass diese Prognoseschätzungen auf Statistiken auf Bevölkerungsebene basieren und nicht unbedingt die Erfahrung eines Einzelnen widerspiegeln. Die Prognose kann durch verschiedene Faktoren beeinflusst werden, darunter Tumoreigenschaften, Ansprechen auf die Behandlung, allgemeine Gesundheit und Zugang zu medizinischer Versorgung.
Prävention
Die Brustkrebsvorsorge ist entscheidend für die Verringerung der Krankheitslast. Auch wenn sich einige Risikofaktoren wie Alter, Geschlecht und Genetik nicht ändern lassen, können evidenzbasierte Präventionsmethoden das Brustkrebsrisiko senken. Hier sind Strategien, die Einzelpersonen anwenden können:
Änderung des Lebensstils:
- Regelmäßige körperliche Aktivität: Mindestens 150 Minuten pro Woche zügiges Gehen, Joggen oder andere Übungen mit mäßiger Intensität wurden mit einem verringerten Brustkrebsrisiko in Verbindung gebracht.
- Gesunde Ernährung: Eine ausgewogene Ernährung, die reich an Obst, Gemüse, Vollkornprodukten, magerem Eiweiß und gesunden Fetten ist, während verarbeitete Lebensmittel, zuckerhaltige Getränke und fettreiche Lebensmittel eingeschränkt werden, kann das Brustkrebsrisiko senken.
- Alkoholkonsum einschränken: Studien legen nahe, den Alkoholkonsum auf nicht mehr als ein Getränk pro Tag für Frauen zu beschränken, da ein höherer Alkoholkonsum mit einem erhöhten Brustkrebsrisiko verbunden ist.
- Ein gesundes Körpergewicht halten: Durch regelmäßiges körperliches Training und eine gesunde Ernährung kann das Risiko für Brustkrebs nach der Menopause gesenkt werden, da Übergewicht oder Fettleibigkeit mit einem erhöhten Risiko in Verbindung gebracht werden.
- Tabak meiden: Mit dem Rauchen aufzuhören und die Belastung durch Passivrauch zu vermeiden, kann das Brustkrebsrisiko senken, insbesondere bei Frauen vor der Menopause, da Rauchen mit einem erhöhten Risiko in Verbindung gebracht wird.
Medikamente zur Risikominderung:
- Selektive Östrogenrezeptor-Modulatoren (SERMs): Medikamente wie Tamoxifen und Raloxifen können das Brustkrebsrisiko bei Frauen mit hohem Risiko senken, obwohl mögliche Nebenwirkungen mit einem Arzt besprochen werden sollten.
- Aromatasehemmer: Medikamente wie Exemestan, Anastrozol und Letrozol werden häufig bei postmenopausalen Frauen mit hohem Brustkrebsrisiko eingesetzt, da sie die Östrogenproduktion reduzieren, die das Wachstum von Brustkrebs fördern kann.
Vorbeugende Operationen:
- Prophylaktische Mastektomie: Chirurgische Entfernung einer oder beider Brüste bei Frauen mit sehr hohem Brustkrebsrisiko aufgrund von Genmutationen wie BRCA1- oder BRCA2-Mutationen.
- Prophylaktische Oophorektomie: Die operative Entfernung der Eierstöcke und Eileiter bei prämenopausalen Frauen mit hohem Brustkrebsrisiko aufgrund genetischer Mutationen, wodurch die Östrogenproduktion reduziert und das Brustkrebsrisiko gesenkt wird.
Stillen: Mehrmonatiges Stillen, wenn möglich, wird mit einem geringeren Brustkrebsrisiko in Verbindung gebracht, insbesondere bei prämenopausalen Frauen.
Regelmäßige Brustuntersuchungen: Regelmäßige Brustuntersuchungen, einschließlich Mammographie, klinischer Brustuntersuchungen und Selbstuntersuchungen der Brust, können zur Früherkennung und rechtzeitigen Behandlung von Brustkrebs führen und die Prognose erheblich beeinflussen.
Zusammenfassung
Brustkrebs ist eine komplexe Erkrankung mit unterschiedlichen Stadien und Prognosen, die von Stadium 0 bis Stadium IV reichen. Die Früherkennung durch regelmäßige Brustuntersuchungen, das Bewusstsein für Risikofaktoren und die Annahme eines gesunden Lebensstils können eine entscheidende Rolle bei der Verringerung des Brustkrebsrisikos spielen.
Zu den Behandlungsmöglichkeiten gehören je nach Stadium und Eigenschaften des Tumors Chirurgie, Strahlentherapie, Chemotherapie, zielgerichtete Therapie und Hormontherapie. Darüber hinaus können für Personen mit hohem Risiko vorbeugende Maßnahmen wie Änderungen des Lebensstils, risikomindernde Medikamente und vorbeugende Operationen in Betracht gezogen werden. Es ist wichtig, mit einem medizinischen Fachpersonal individuelle Strategien zur Brustkrebsprävention und -behandlung zu besprechen. Abschließend lässt sich sagen, dass es sich sehr positiv auf die Früherkennung und die Behandlungsergebnisse auswirken kann, wenn man sich über die Brustgesundheit informiert, proaktiv handelt und wachsam ist.